Как проводят процедуру колоноскопии. Полезное видео о капсульной эндоскопии в диагностике заболеваний ЖКТ. Что такое колоноскопия кишечника
Кишечный канал несет ответственность за переваривание пищи и состояние иммунной системы. Чтобы своевременно обнаружить неполадки в работе органа, нужно проходить ежегодное обследование. Одной из таких методик является колоноскопия кишечника.
Что такое колоноскопия кишечника? Под этим понятием подразумевают проведение диагностической процедуры, во время которой происходит осматривание кишечных стенок и слизистой оболочки изнутри. Благодаря таким манипуляциям можно выявить различные патологические процессы.
Методика проводится при помощи специального прибора под названием колоноскоп. Это трубка, длина которой составляет полтора метра. На конце устройства располагается окуляр, светодиоды и камера. Когда начинается внутренний осмотр, на экран компьютера выводится изображение. Также при помощи колоноскопа можно произвести забор материала на гистологическое исследование.
Особенности колоноскопии кишечника
Колоноскопия кишечника является современной методикой обследования. Благодаря ей можно:
- оценить состояние слизистой оболочки, моторику пищеварительного органа и выявить наличие воспалительных процессов;
- уточнить диаметр кишечного канала и если нужно расширить его за счет рубцовых тканей;
- распознать даже малейшие изменения в кишечных стенках различные патологические образования в виде трещин, полипов, геморроидальных узлов, язвочек, дивертикул, опухолей и чужеродных тел;
- удалить увиденные чужеродные тела и взять небольшой кусочек слизистой на исследование;
- удалить небольшие образования доброкачественного характера. Такой процесс позволит избежать хирургического вмешательства;
- распознать причины кишечной кровоточивостии устранить при помощи метода термокоагуляции.
Выполнить процедуру можно в любой государственной или частной клинике. Она рекомендована людям старше 40-45 лет, а также тем, кто имеет жалобы на боли в животе, тошноту, запор или понос.
Показания к исследованию кишечника
Кому показано проведение колоноскопии толстого кишечника? Обследование пищеварительного тракта при помощи данной методики назначается:
- при жалобах на болевое чувство в области живота;
- при наличии выделений из прямой кишки в виде слизи или гноя;
- при кровоточивости из кишечного тракта;
- при нарушении кишечной моторики;
- при потере весе, развитии анемии, субфебрильной температуре, наличии онкологических болезней;
- при попадании чужеродного тела в кишечный канал;
- при выявлении доброкачественных образований.
Также колоноскопия толстого кишечника назначается при подозрении на кишечную непроходимость, заболевание Крона, язвенный колит и злокачественных образований. Такой метод диагностирования помогает обнаружить различные болезни слизистой оболочки и взять материал на гистологию.
Ограничения к обследованию кишечника
Колоноскопия прямой кишки — отличный способ выявить различные неполадки, которые происходят в пищеварительном тракте. Но существует ряд ограничений в виде:
- инфекционных процессов острого характера, которые характеризуются повышением температурных показателей, отравлением организма и ослабленностью;
- патологических процессов в сердечно-сосудистой системе. Сюда стоит отнести сердечную недостаточность, инфаркт миокарда, наличие искусственных клапанов;
- резкого понижения давления;
- легочной нехватки;
- перитонита, перфорации кишечных стенок;
- дивертикулита;
- острых воспалительных процессов при наличии язвенного колита;
- сильной кишечной кровоточивости;
- грыже пупочного и пахового типа;
- беременности;
- патологические процессы, которые ведут к нарушению свертываемости крови.
При вышеперечисленных состояниях повышается риск развития побочных эффектов. Поэтому данную методику заменяют другие типы исследования. Стоит отметить, что колоноскопия прямой кишки не имеет ничего общего с кольпоскопией. Второй тип исследования подразумевает взятие материала с шейки матки у женщин.

Подготовка к колоноскопии кишечника
Как проходит процедура колоноскопии кишечника и что нужно для того, чтобы подготовиться к выполнению исследованию? На самом деле, занимает одно из важных мест. Чем лучше пациент подготовиться к манипуляциям, тем лучше и правдивее будет результат.
Подготовительные мероприятия основываются на соблюдении специальной диеты и качественной чистки толстого кишечника.
Соблюдение специализированной диеты
Правильный рацион позволит освободить кишечные стенки от токсинов и удалить каловые камни. Подготовительные меры необходимо начинать за два-три дня до процедуры.
Из меню следует полностью исключить продукты в виде:
- фруктовых и овощных культур;
- зелени;
- ягод, бобовых и орех;
- жирного мяса, рыбы и колбасных изделий;
- каш. Нельзя есть овсяную, перловую и пшенную кашу;
- макаронных изделий;
- газированных напитков;
- черного хлеба;
- цельного молока и кофе.
Все вышеперечисленные блюда плохо усваиваются организмом, что ведет к повышенному газообразованию.
Пациенту перед процедурой разрешено есть:
- пшеничный хлеб;
- отварное мясо нежирного характера в виде говядины, курицы;
- рыбу в виде горбуши;
- бульоны на основе овощей;
- сухое печенье в виде галетов;
- кисломолочную продукцию в виде кефира, простокваши, йогурта.
Последний прием пищи должен быть за день до этого в двенадцать часов дня. В течение следующих суток можно пить только воду или чай.
Очистка кишечника
Колоноскопия прямой кишки и толстого кишечника подразумевает посредственную очистку. Она производится при помощи слабительных средств или клизм.
Если очищение производится при помощи клизмы, то накануне вечером нужно поставить две клизмы. Для этого понадобится кружка Эсмарха и два литра воды.
Если предпочтение отдается слабительным средствам, то их принимают в течение суток понемногу. Чаще всего назначается Фортранс, так как он не ведет к нарушению водно-солевого баланса. За сутки надо употребить около трех-четырех литров раствора в зависимости от веса больного.
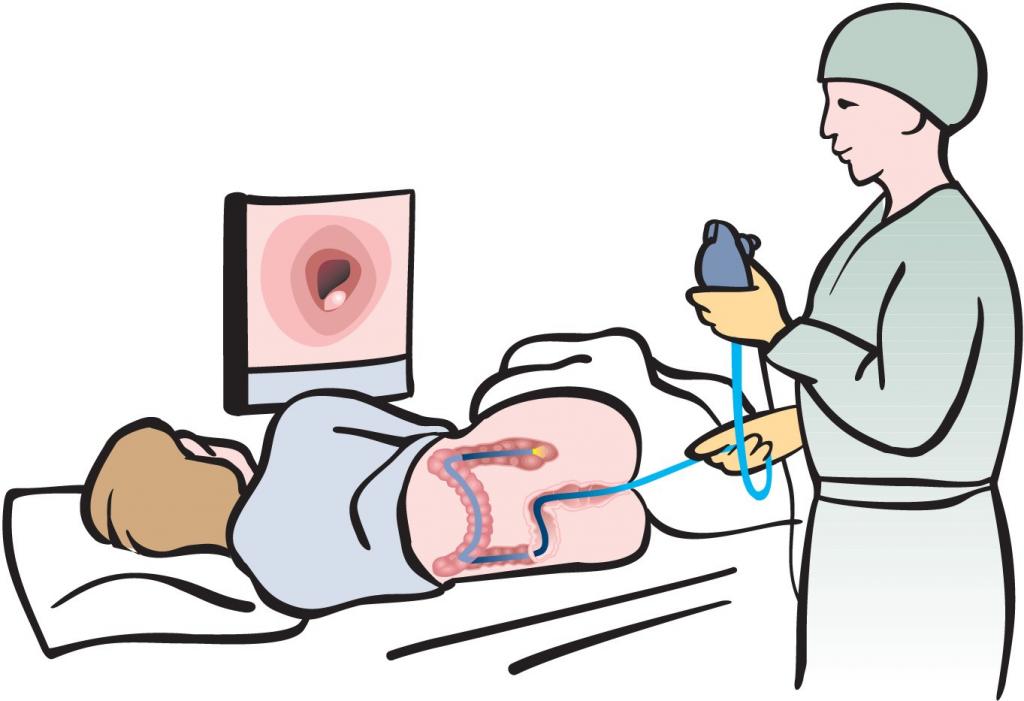
Как проводится колоноскопия кишечника? Данный вид манипуляций пугает пациентов, ведь во время процедуры в кишечный канал вводится специальная трубка.
Схема выполнения заключается в следующем.
- Пациент ложится на кушетку, на левый бок. Ноги сгибаются в коленках и прижимаются к животу.
- Доктор производит обработку анального отверстия при помощи антисептического средства и аккуратным движением вводит трубку.
- Если у пациента наблюдается повышенная чувствительность, то перед осуществлением манипуляций применяются анестезирующие препараты в виде гелей.
- После этого доктор медленно и осторожно продвигает устройство дальше. Тем временем производится осматривание кишечных стенок, а изображение выводится на монитор.
- Для расправления складок у кишечника подается воздух из трубки.
Длительность выполнения процедуры составляет около 15-20 минут. Если колоноскопия проводится в качестве лечебных или диагностических манипуляций, то продолжительность может увеличиться до 30-40 минут.
Возможные осложнения колоноскопии
Во время исследования происходит закачивание воздуха в прямую кишку. По окончанию процедуры его отсасывают обратно. Но в это время пациент может почувствовать неприятное распирающее чувство. Чтобы избежать такого явления, врачи советуют принять активированный уголь. Для этого его нужно предварительно растворить в воде.
Сделать колоноскопию толстой кишки нужно в специализированном учреждении, где работают только опытные врачи. Лучше всего если это будет государственная клиника. Если все рекомендации будут соблюдены, то все пройдет без осложнений, а методика окажется безвредной.
В редких случаях при колоноскопии происходит ряд осложнений в виде:
- прободения кишечных стенок. Слизистая оболочка повреждается, вследствие чего может начаться гнойный процесс. Тогда больному в срочном порядке проводят оперативное вмешательство по восстановлению поврежденной ткани;
- кровоточивости из прямой кишки. Также может проявиться вследствие поврежденности слизистой оболочки или сосудов. Устраняется при помощи прижигания или введения адреналина;
- болезненных ощущений в области живота. Чаще всего проявляется на фоне удаления доброкачественных образований. Устранить неприятное чувство можно при помощи спазмолитических средств или анальгетиков.
При развитии неблагоприятных осложнений пациенту надо в срочном порядке обратиться к доктору. Особенно это важно, если симптоматика сопровождается тошнотой, рвотой, головокружением и ослабленностью. Также могут возникнуть и другие неприятные последствия в виде потери сознания, поноса с кровью, рвоты каловыми массами. Тогда требуется срочный вызов скорой помощи.
Альтернативные методики исследования кишечника
Если по каким-то причинам у пациента имеются противопоказания, то можно выбрать другую методику осматривания. Сюда относят:
- ректороманоскопию. Используется небольшой прибор под названием ректороманоскоп, который вводится в прямую кишку на глубину 30 сантиметров;
- ирригоскопию. Такой способ исследования подразумевает использование рентгена с контрастным веществом;
- канала. Это современный метод, который не требует введения трубок в пищеварительный тракт. Для исследования используют сканер, поэтому манипуляции считаются щадящими и безвредными.
Какой способ лучше выбрать, подскажет доктор исходя из показаний и наличия ограничений.
Колоноскопия кишечника широко применяется в гастроэнтерологии. Этот метод диагностики позволяет врачу увидеть своими глазами слизистую оболочку. Такая проверка кишечника информативна в отношении язвенных, воспалительных заболеваний, при выявлении новообразований толстого кишечника. При применении колоноскопии доктор может произвести биопсию нужного фрагмента без проведения операции. Что такое колоноскопия? Для некоторых пациентов это не только обследование кишечника, но и единственная возможность спасти их жизнь.
Кому необходимо проведение колоноскопии
Как и всякое медицинское исследование, колоноскопия применяется в рекомендованных случаях. Даже пациенты, имеющие один и тот же диагноз, могут нуждаться в ней в разной степени. Показания к колоноскопии можно разделить на 2 группы: абсолютные (обязательные) и относительные. К обязательным показаниям относятся:
- Кровотечения желудочно-кишечного тракта.
- Рецидивы кишечной непроходимости.
- Подтверждение неспецифического язвенного колита.
- Болезнь крона.
- Повторяющиеся эпизоды абдоминальных болей неясного происхождения.
- Полипы желудочно-кишечного тракта.
- Исключение новообразований толстого кишечника (онкопоиск).
Исследование проводится при упорных запорах. Этот случай относится к относительным показаниям. Кроме вышеописанных показаний специалисты Всемирной Организации Здравоохранения рекомендуют проведение такой диагностической процедуры каждые 5 лет после достижения 40-летнего возраста, а в группе риска по развитию семейного полипоза – с 12-14 лет.
Кому нельзя проводить колоноскопию
Колоноскопия – высокоинформативный метод. Визуализация кишечника позволяет проводить уточнение диагноза и лечебные манипуляции. Метод эмоционально и физически оказывает нагрузку на организм пациента. Поэтому противопоказания достаточно обширны и касаются не только ограничений со стороны ЖКТ:
- Острые инфекционные заболевания (кишечные, респираторные и т. д.).
- Возникновение подозрения на перитонит.
- Значительно выраженная органная недостаточность (легочная, сердечная).
- Ишемические колиты значительной выраженности.
- Общее тяжелое состояние пациента.
- Тяжелый ишемический колит в стадии обострения.
- Наличие значительных нарушений в системе свертывания крови.
- Обширный язвенный колит в стадии обострения.
Колоноскопия – достаточно безопасный метод с хорошо известными нюансами и осложнениями. Существует ряд частных вопросов, касающихся противопоказаний. Один из них состоит в том, можно ли делать колоноскопию при месячных. Стандартный ответ эндоскописта будет отрицательным. Исследование лучше перенести на другое время. Исключения составляют ситуации, угрожающие жизни. Экстренную диагностику по жизненным показаниям необходимо проводить и во время менструального кровотечения.
Подготовка к колоноскопии
Эффективность проведения инструментального исследования будет напрямую зависеть от предшествующей подготовки. Если она выполнена в полном объеме, то слизистую удается всесторонне осмотреть, выявив даже минимальные патологические образования. Наличие кишечного содержимого уменьшает возможности продвижения и осмотра, а значит, ставит под сомнение достоверность полученных результатов.
Пациент должен быть детально осведомлен о том, как готовиться к колоноскопии. Из огромного множества способов стоит предпочесть те, что рекомендованы Российским Эндоскопическим Обществом. Общепризнанны 2 варианта подготовки.
При любом из них пациентам с нормальным стулом за 2, а при задержке опорожнения кишечника за 3 дня необходимо соблюдать диету. Она подразумевает полное исключение растительной клетчатки. Допустимыми продуктами являются бульоны, вареная рыба, яйца, молочные продукты, чай, сахар, осветленные соки, мед. Можно пить воду. Накануне проведения манипуляции пациент не принимает пищу в обеденный и вечерний прием. В день исследования он исключает завтрак. Допускается прием сладкого чая или прозрачного бульона. Исключение составляют больные диабетом, которым разрешен завтрак без содержания клетчатки (яйцо, кефир).
Очищение кишечника перед колоноскопией может отличаться способом проведения:
- С помощью слабительного. В день, предшествующий исследованию, с 15 часов 3 (при запорах 4) литра Фортранса растворяют в 1 литре воды. Полученный раствор необходимо принять в течение 180 – 240 минут.
- С помощью клизм. В 14 часов дня, предшествующего исследованию, пациент принимает слабительное, а в 18:00 и 20:00 производит очистительные клизмы водой температурой около 22 – 24 градуса тепла по 1,5 л. Утром перед колоноскопией очистительную клизму проводят трижды: в 6:30, 7:30 и в 8:30. Состав и объем аналогичны предыдущим. Если в последний раз вода не содержит каловых масс, то процедуру заканчивают. Если фрагменты кала встречаются, продолжают до появления чистой воды.
До проведения колоноскопии необходимо разобраться, как ее делают. Самый частый вопрос пациентов – больно ли делать исследование. Однозначного ответа на этот вопрос быть не может, поскольку уровень болевой чувствительности у разных людей значительно отличается. Обезболивание можно осуществлять несколькими способами. Чаще других применяют 3 варианта:
- Местное обезболивание. Метод, при котором обезболивающее вещество вводится самим оборудованием для колоноскопии. Во время продвижения колоноскопа и расширения кишечника с помощью воздуха пациент чувствует происходящее. Именно по его комментариям врач получает дополнительные сведения о возможности дальнейших действий. Обезболивающий раствор вводится местно.
- Общее обезболивание. При таком способе пациент ничего не чувствует во время проведения манипуляции. Он находится под наркозом.
- Седация. Медикаментозное сопровождение, позволяющее провести исследование без наркоза. При данном методе больной заранее принимает препараты. Он находится в сознании, может выполнять рекомендации эндоскописта. Болевая чувствительность при этом притуплена.
Выбор оптимального метода обезболивания – задача врача. Для этого он учитывает и место предположительной локализации процесса, и состояние пациента, и наличие у него сопутствующей патологии. После анализа данных предпочтение отдается самому безопасному и комфортному из возможных вариантов.
Что выбрать: КТ кишечника или колоноскопию?
Толстый кишечник можно исследовать несколькими способами: ирригоскопией, ректороманоскопией, компьютерной томографией (КТ) кишечника или колоноскопией.
Каждый из методов предпочтителен для определенных клинических ситуаций. Для диагностики новообразований кишечника активно применяется компьютерная томография (КТ). При ее проведении множество полученных снимков объединяются в компьютере в детальную 3D модель. КТ кишечника или колоноскопия – что лучше? У каждого метода диагностики свои преимущества и слабые стороны.
Компьютерная томография
КТ характеризуется:
- высокой точностью;
- атравматичностью;
- возможностью применения в случаях, когда колоноскопия противопоказана (при эрозированной поверхности кишечника и т. д.);
- меньшим временем проведения;
- возможностью рассмотрения результатов в любой момент в полном объеме;
- позволяет увидеть состояние окружающих кишечник тканей;
- меньшей зависимостью от специалиста;
- легче переносится пожилыми ослабленными больными;
- не требует дополнительной нагрузки в виде наркоза.

Минусами метода является невозможность использования у тучных пациентов, у беременных женщин и у детей до 14 лет. Процедура дорогостояща и не всегда доступна для населения (может быть расположена далеко и в 1 экземпляре на большое количество больных).
Плюсами колоноскопии является возможность оценить состояние слизистой оболочки (цвет), взять материал на исследование, провести лечебные мероприятия (полипэктомию), возможность детального рассмотрения мелких элементов. Минусами метода является инвазивность, травмоопасность, болезненность, зависимость от анатомических особенностей (стриктур, резкостей углов поворота кишечника).
Исходя из особенностей этих методов, они будут рекомендованы врачом в подходящих ситуациях. Например, для диагностики итогов лечения болезни Крона у пожилого пациента доктор отдаст предпочтение КТ, а для диагностики полипоза – колоноскопии. Каждый метод исследования имеет свою нишу применения.
Колоноскопия - что это такое?
Колоноскопия это современное инструментальное исследование, которое используется для диагностики заболеваний толстой и прямой кишки. Данный метод диагностики позволяет непосредственно увидеть состояние слизистой оболочки кишечника и морфологические изменения его стенок.
При необходимости можно выполнить биопсию – под местным обезболиванием отсекается кусочек ткани для его последующего гистологического исследования. Помимо исследования возможно одновременное выполнение лечебных процедур. Стоимость этого обследования относительно невысокая, поэтому оно широко применяется в частных и государственных клиниках.
Показания к проведению процедуры
С целью подтверждения диагноза, определения степени и локализации морфологических изменений в стенке кишечника, это обследование проводится при таких заболеваниях:
- кровотечение из стенок толстой или прямой кишки – в этом случае колоноскопия является и лечебным мероприятием, позволяющим провести термокоагуляцию – остановка кровотечение с помощью локального воздействия высоких температур;
- доброкачественные опухоли – колоноскопия при полипах кишечника позволяет также провести их удаление;
- злокачественные опухоли стенок толстой кишки – для уточнения диагноза выполняется биопсия тканей толстой кишки;
- неспецифический язвенный колит и болезнь Крона – аутоиммунные заболевания, сопровождающиеся образованием язв и гранулематозного воспаления слизистой оболочки кишечника;
- кишечная непроходимость;
- хронические запоры;
- похудание, анемия, длительный субфебрилитет неясной этиологии.
Противопоказания для исследования
Есть состояния организма, при которых колоноскопия нежелательна, так как может привести к развитию осложнений. К ним относятся:
- шок – состояние, при котором системное систолическое артериальное давление ниже 70 мм рт. ст.;
- инфаркт миокарда – некроз (омертвление) участка сердечной мышцы;
- острое воспаление брюшины (перитонит);
- перфорация кишечника – прорыв участка стенки кишки с образованием сквозного отверстия и выходом содержимого в полость брюшины;
- острые заболевания, сопровождающиеся повышением температуры тела и интоксикацией;
- острый колит (воспаление слизистой оболочки толстой кишки) – колоноскопия в этом случае проводится только после стихания острых явлений воспаления;
- массивное кровотечение в полость кишечника – может привести к невозможности нормального осмотра стенок кишечника;
- наличие у пациента искусственных клапанов сердца – в связи с риском их инфицирования при проведении колоноскопии, предварительно применяется курс антибиотикотерапии;
- паховая или пупочная грыжа – мешкообразное выпячивание в брюшной стенке, куда может выпадать петля кишки;
- дивертикулит – заболевание, при котором в стенке кишечника образуются воспаленные выпячивания – дивертикулы;
- отказ пациента от проведения колоноскопии;
- неправильная подготовка, которая снижает информативность и качество обследования.
Как обследовать кишечник без колоноскопии?
В случае наличия противопоказаний или отказа пациента от проведения процедуры проверить кишечник без колоноскопии можно с помощью других инструментальных методов, информативность которых может быть ниже:
- виртуальная колоноскопия;
- ректороманоскопия – проводится только при точном установлении локализации процесса в прямой кишке;
- рентгенография с бариевой смесью – обследование с введением в полость толстой кишки контрастного вещества с последующей рентгенографией кишечника, позволяет визуализировать дефекты в стенке кишки и наличие образований, которые выпячиваются в полость;
- ультразвуковое исследование толстого кишечника – необходимо специальное и современное ультразвуковое оборудование, которым большинство клиник не обладают.
Суть метода
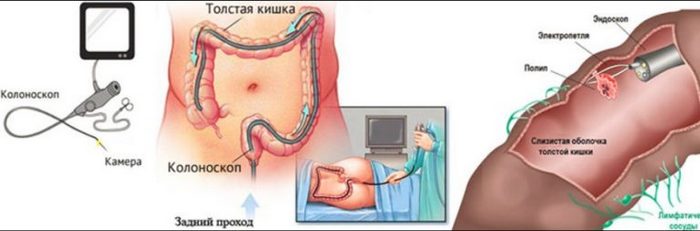
Принцип колоноскопии кишечника заключается во введении в чистую толстую кишку оптоволоконной трубки с камерой и освещением. На экране монитора врач-эндоскопист имеет возможность увидеть стенки кишечника и оценить наличие их патологических изменений. Поэтому это исследование еще называется фиброколоноскопия. Также для лечебных процедур и выполнения биопсии вводится инструментарий и манипуляторы, которыми проводятся микрооперации на стенках толстой кишки. Всю процедуру можно записывать для документации в видеоформате (видеоколоноскопия).
Ректороманоскопия или колоноскопия что лучше?
Существуют также и другие схожие методы обследования кишечника:
- Виртуальная колоноскопия – в кишечник для растяжения его стенок вводится специальный инертный газ, затем проводится рентгенологическое исследование – компьютерная томография;
- Ректороманоскопия – принцип тот же, однако исследуется не весь толстый кишечник, а только прямая кишка, об этом необходимо помнить.
Однозначно ректороманоскопия менее болезненный метод исследования, однако он не позволяет увидеть изменения в толстой кишке, а именно в таких ее отделах как восходящая, поперечная и нисходящая толстая кишка, и сигмовидная кишка
Методика проведения колоноскопии
Проверка кишечника методом колоноскопии включает 2 этапа:
- подготовка к колоноскопии;
- непосредственно обследование.
Подготовка к колоноскопии
Подготовку необходимо начинать за 3 дня до проведения исследования. Диета перед колоноскопией необходима для предотвращения скопления шлаков на стенках кишечника. Она исключает прием жареной, жирной пищи, бобовых, грубой растительной клетчатки. Вечером и утром проводится очищение кишечника с помощью специальных слабительных средств – Фортран, Лавакол. Эти препараты выпускаются в виде порошка, 1 пакетик разводится в 1 литре воды, для взрослого человека необходимо 3-4 пакетика. Цена препаратов невысока, поэтому в сравнении с обычной очистительной клизмой предпочтительнее использовать их.
Колоноскопия больно ли это?
В целом процедура может сопровождаться неприятными ощущениями растяжения, давления, спазмов и вздутия в животе. Седация при колоноскопии позволяет в некоторой степени избежать этих ощущений. Она заключается во введении перед началом обследования седативных (успокоительных) препаратов – димедрол, гидазепам, барбитураты.
В случае низкого болевого порога пациента, отсутствия эффекта от седативных лекарственных средств колоноскопия проводится под наркозом (медикаментозный сон), как и обычное хирургическое вмешательство. Для выполнения микроопераций на стенках кишечника и взятия биопсии для обезболивания слизистая оболочка через эндоскоп обрабатывается местными анестетиками – новокаин, лидокаин. Важно отсутствие аллергических реакций на эти препараты, чтобы избежать осложнений.
Как проводится процедура?
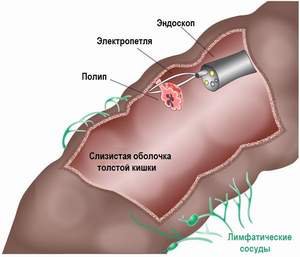
Обследование кишечника выполняется в положении лежа на левом боку. Врач эндоскопист аккуратно вводит трубку в прямую кишку и продвигает ее через весь толстый кишечник к слепой кишке. При этом на экране монитора появляется изображение стенок кишечника. Затем зонд медленно выводится обратно. Сама процедура в среднем длится около часа.
Для взятия биопсии, через специальный канал эндоскопа вводятся небольшие щипцы, которыми отсекается и извлекается кусочек ткани. Предварительно через этот канал вводятся местные анестетики. Удаление полипов проводится с помощью петли, которой захватывается и срезается образование у его основания. Так как процедура проходит в условиях медицинского учреждения, то рекомендовано нахождение пациента после колоноскопии еще около часа под присмотром медработников во избежание развития непредвиденных осложнений.
Стоит помнить, что это один из наиболее информативных методов исследования кишечника, без которого установление причин ряда заболеваний невозможно.
Люди часто стесняются признавать проблемы, связанные с кишечником и откладывают визит к врачу. Однако если у человека наблюдаются боли внизу живота, запоры, кровотечения из ануса и другие неприятные симптомы, ему следует как можно быстрее обратиться к специалисту, который выпишет направление на процедуры. Распространенная манипуляция – колоноскопия, что это такое, вы подробно узнаете далее. Метод исследования информативен и дает полную клиническую картину.
Что такое колоноскопия кишечника
Фиброколоноскопия предполагает обследование кишечника с помощью колоноскопа – гибкого длинного аппарата в виде трубки со световодом. Устройство оборудовано окуляром, трубками-воздуховодами и щипцами, которые безболезненно берут клеточный материал. Часто специалистами назначается виртуальная колоноскопия. Метод основывается на действии рентгеновских лучей. Исследование имеет ограничения – не позволяет проводить забор гистологического материала и его биопсию, выявлять полипы до 5 мм.
Показания
Ректороманоскопия или колоноскопия – два разных обследования толстого кишечника, которые специалисты проводят при таких симптомах:
- высокая температура в течение долгого времени, причина которой неясная;
- постоянная диарея или запор;
- кишечная непроходимость;
- подозрение на добро- и злокачественные образования;
- выделение крови или гноя из заднего прохода;
- стремительная потеря веса без видимых причин;
- анемия;
- язвенный колит, болезнь Крона;
- ощущение инородного предмета в прямой кишке;
- присутствие в кале крови и слизи.
Противопоказания
Видеоколоноскопию нельзя делать больным с такими патологиями:
- инсульт, острый инфаркт;
- гипертония;
- аритмия;
- анемия неустановленной этимологии;
- атеросклероз;
- шоковое состояние;
- перфорация кишечника;
- аневризма аорты;
- легочно-сердечная недостаточность выраженного характера;
- наличие спаек в брюшной полости;
- молниеносная форма колита;
- перитонит;
- обостренная стадия язвенного колита.
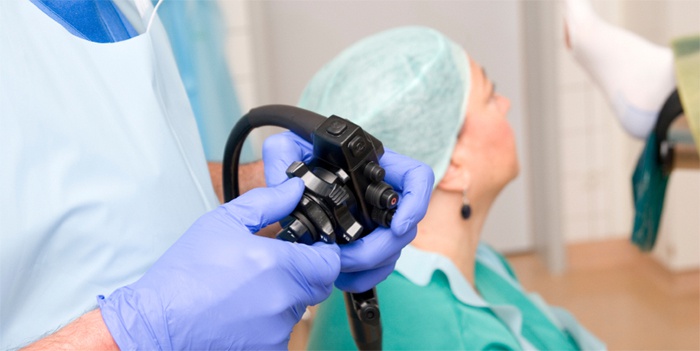
К противопоказаниям процедуры относится плохая подготовленность кишечника, неоднократные хирургические вмешательства в тазовую область, грыжи большого объема. Можно ли делать колоноскопию при геморрое? Врачи не запрещают проводить эту процедуру, наоборот, вмешательство позволит своевременно выявить узлы и начать их экстренное лечение.
Колоноскопия при беременности – каково мнение специалистов? В этом случае врач должен оценить соотношение пользы и вреда от процедуры. Ее проводят, только если у пациента наблюдается обильное и длительное желудочно-кишечное кровотечение, есть весомые подозрения на образование в толстой кишке, тяжелая диарея при неявном возбудителе (назначается ректоскопия), дисфангия, одинофагия и т.д.
Узнайте также, что такое , как лечить эту болезнь.
Как проводится колоноскопия
Проведение ректосигмоколоноскопии осуществляется после трехдневной подготовки кишечника. Техника процедуры простая. Человек ложится на левый бок и сгибает ноги в коленях. В прямую кишку вводится колоноскоп, трубка которого в ходе манипуляции продвигается вглубь примерно на 1,5 метра до места перехода в тонкий кишечник. Сначала кишка накачивается воздухом, что облегчает продвижение аппарата. Камера на конце колоноскопа транслирует изображение на экран, врач его анализирует и делает фото участков с патологией.
Больно ли делать колоноскопию? Ощущения болезненные, но терпимые. На конец колоноскопа наносится мазь – местная анестезия, и колонофиброскопия проводится без наркоза. Ребенку до 12 лет, пациенту со спайками, деструктивным процессом в кишечнике и низким порогом болевой чувствительности сделают колоноскопию под наркозом. Длительность процедуры около 15-30 минут.

- Диета для очистки кишечника длится три дня. Питание должно быть бесшлаковым – иметь высокое содержание волокон и оказывать легкое слабительное действие.
- За день до обследования правила питания ужесточаются – на завтрак и обед необходимо есть легкие продукты, вечером можно только пить. В день процедуры допускается исключительно питье.
- Необходимо провести очистку кишечника. Многие прибегают к клизме. Ее делают несколько раз – первое очищение накануне процедуры, второе – непосредственно перед вмешательством. Процесс не требует обезболивания.
Препараты для очищения кишечника
Современные лекарственные средства более щадящие, чем клизма, и не приводят к осложнениям. Как очистить кишечник перед колоноскопией? Особо популярна подготовка к колоноскопии фортрансом. Один пакет растворяется на 1 л воды, в среднем взрослому человеку надо выпить 3-4 литра с интенсивностью примерно 1 стакан/час. Дюфалак перед колоноскопией тоже эффективен. Флакон 200 мл разводится в двух литрах воды и выпивается за 2-3 часа.

Меню диеты перед колоноскопией
От того, как правильно вы будете питаться, зависит успешность выполнения процедуры. Что можно есть перед колоноскопией:
- кисломолочные продукты;
- бульоны на нежирном мясе;
- отварную птицу, говядину, нежирную рыбу;
- легкое печенье, белый хлеб из муки грубого помола.
Чтобы процедура прошла без последствий, необходимо исключить продукты питания, вызывающие вздутие: свежие овощи, зелень, фрукты, ягоды, черный хлеб, бобовые, пшенную, овсяную, перловую кашу, молоко, газированные напитки, квас, орехи. Последний прием пищи накануне процедуры – до 12.00. Если вы подойдете к диете с ответственностью, аппарат будет показывать достоверные данные.
Альтернатива колоноскопии кишечника
Варианты этой процедуры есть, какой выбрать, зависит от показаний. Что более актуально: ирригоскопия или колоноскопия? Первая процедура является рентгенологическим исследованием, при котором в толстую кишку заливают воду и сернокислый барий, а затем делают снимки. Манипуляция дает высокоточные результаты при диагностике рака кишечника. Ультразвуковая колоноскопия тоже относится к точным методам и назначается при диагностированной онкологии.
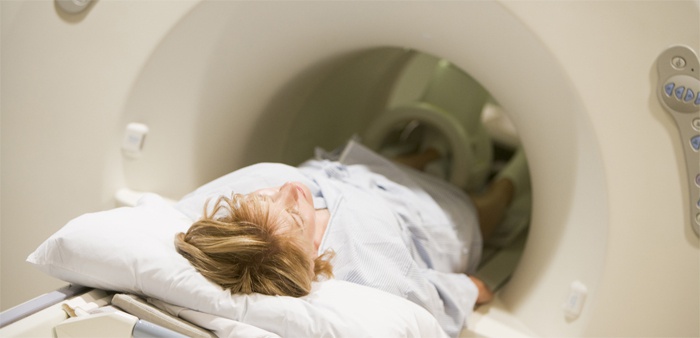
Еще один волнующий вопрос: что лучше – МРТ кишечника или колоноскопия? Первая процедура более комфортна и не требует особой подготовки. Однако она не дает полную возможность рассмотреть наложенные друг на друга петли кишечника и взять материал для биопсии. Стоимость процедур примерно одинаковая, какую выбрать, скажет лечащий врач.
Видео: как делают колоноскопию
Проходить процедуру в целях профилактики советуют всем, кому за 40 лет. Колоноскопия, что же это такое, и почему она так важна? Юрий Шелыгин, директор Научного центра колонопроктологии, объясняет необходимость проведения манипуляции. Елена Малышева рассказывает о сути колоноскопии, параллельно вы увидите, как специалисты осуществляют эту процедуру.
Колоноскопия кишечника является современным методом обследования большей части площади толстого кишечника с помощью колоноскопа – специального прибора в виде длинного и достаточно гибкого зонда, имеющего в своей конструкции окуляр, подсветку, трубку, с помощью которой происходит подача воздуха в кишечник, а также щипцы для забора анализов. Колоноскоп дает возможность обследовать состояние толстой кишки на расстоянии более, чем один метр от входа. Некоторые приборы также имеют камеру, которая позволяет не только запечатлевать видимые участки кишечника, но и выводить их на экран.
Колоноскопия дает возможность:
- проанализировать цвет и отблеск слизистой оболочки, а также сосудов слизистого слоя;
- оценить размер просвета и двигательную функцию толстой кишки;
- увидеть все воспалительные процессы и образования, находящиеся на слизистой оболочке (геморрои, язвы, трещины, рубцы и т.д.);
- взять на пробу небольшой кусочек новообразования и провести биопсию полученного результата;
- в некоторых случаях удалить патологическую опухоль;
- извлечь любое инородное тело;
- ликвидировать источник кровотечения.
Когда нужно делать колоноскопию?
Опытные специалисты считают, что колоноскопическое обследование необходимо делать любому здоровому человеку в возрасте от 30 лет один раз в пять лет. Если же у пациента возникают боли, характерные жжения или любые другие симптомы нарушения нормального функционирования кишечника, колоноскопию проводят в незамедлительном порядке. Вам срочно нужно обратиться к врачу, если вы заметили, что у вас:
- из толстого кишечника начал выделяться гной, кровь или слизь;
- на протяжении нескольких дней не перестают, а, наоборот, учащаются боли в брюшной полости;
- нарушен стул;
- появляется ничем необъяснимый приступы анемии;
- при ирригоскопии диагностировали опухоль брюшной полости;
- в кишку попал чужеродный предмет и т.д.
Некоторые пациенты имеют противопоказания к проведению колоноскопии. Так, данное исследование не проводится в тех случаях, когда имеют место следующие воспалительные процессы в организме: инфекционные заболевания, плохая свертываемость крови, перитонит, язвенный колит.
Подготовка к колоноскопии
 Для того, чтобы процесс исследования слизистой оболочки кишечника прошел без помех и побочных эффектов, больному необходимо как следует подготовиться к колоноскопии. Такая подготовка ничем не отличается от подготовки к иным видам обследований кишечника. На протяжении нескольких дней до колоноскопии пациент должен соблюдать щадящую диету и тщательно очищать свой организм от посторонних вещей. Рацион бесшлаковой диеты включает в себя список продуктов и блюд, в которых содержится большое количество пищевых волокон. Больной не должен употреблять мучные и кондитерские изделия, хлеб, любые овощи (в особенности – огурцы, зелень, редис) и фрукты, ягоды, бобовые растения, гречневые и перловые каши, а также кисло-молочные продукты и газированные напитки. В диету необходимо включить нежирное отварное мясо, птицу или рыбу, овощные супы и мясные бульоны, чистую воду, настои и чай без сахара. Накануне проведения процедуры необходимо обойтись ужином в виде небольшого количества чая или воды, а утром освободить кишечник с помощью клизмы. Во время подготовки к колоноскопии пациенту разрешается пить слабительные средства (Флит, Фортранс и т.д.).
Для того, чтобы процесс исследования слизистой оболочки кишечника прошел без помех и побочных эффектов, больному необходимо как следует подготовиться к колоноскопии. Такая подготовка ничем не отличается от подготовки к иным видам обследований кишечника. На протяжении нескольких дней до колоноскопии пациент должен соблюдать щадящую диету и тщательно очищать свой организм от посторонних вещей. Рацион бесшлаковой диеты включает в себя список продуктов и блюд, в которых содержится большое количество пищевых волокон. Больной не должен употреблять мучные и кондитерские изделия, хлеб, любые овощи (в особенности – огурцы, зелень, редис) и фрукты, ягоды, бобовые растения, гречневые и перловые каши, а также кисло-молочные продукты и газированные напитки. В диету необходимо включить нежирное отварное мясо, птицу или рыбу, овощные супы и мясные бульоны, чистую воду, настои и чай без сахара. Накануне проведения процедуры необходимо обойтись ужином в виде небольшого количества чая или воды, а утром освободить кишечник с помощью клизмы. Во время подготовки к колоноскопии пациенту разрешается пить слабительные средства (Флит, Фортранс и т.д.).
Как проходит процедура колоноскопии?
Техника проведения такого вида обследования достаточно быстра, проста и легка. Больному необходимо обнажиться ниже пояса и лечь на твердую поверхность, опираясь на левый бок. Ноги согнуты в колене и прижаты к животу. После того, как пациент готов к началу осмотра, врач медленно, внимательно и аккуратно вводит прибор прямо в толстую кишку. Тем, кто имеет повышенную чувствительность к подобным процедурам, заблаговременно смазывают анус различными гелями и мазями, оказывающими противовоспалительное и анестезирующее воздействие. Колоноскоп медленно продвигается внутрь толстой кишки, осматривая ее слизистую оболочку. С целью расправления кишок, в них подкачивается небольшое количество воздуха. Вся процедура занимает не более 10-15 минут. После ее окончания у пациента может возникнуть небольшая сонливость и слабость.
