दाहिने सीने में कला का उदय होता है। एसटी खंड अवसाद: कारण और उपचार के तरीके
एसटी खंड और टी तरंग में सबसे आम महत्वपूर्ण परिवर्तन वे हैं जो मायोकार्डियल इस्किमिया और रोधगलन की विशेषता हैं। चूंकि वेंट्रिकुलर रिपोलराइजेशन मायोकार्डियल परफ्यूजन पर निर्भर है, कोरोनरी रोग के रोगी अक्सर क्षणिक मायोकार्डियल इस्किमिया के साथ प्रतिवर्ती एसटी-सेगमेंट और टी-वेव परिवर्तन दिखाते हैं।
याद रखें कि असामान्य क्यू तरंगें मायोकार्डियल रोधगलन के संकेतक के रूप में काम करती हैं, लेकिन एक सप्ताह या एक साल पहले हुई एक से तीव्र अंतर नहीं करती हैं। लेकिन तीव्र रोधगलन में, एसटी खंड और टी तरंग में विशेषता परिवर्तन की एक श्रृंखला होती है, जो तीव्र और गैर-तीव्र मायोकार्डियम (चित्र। 4.24) में अंतर करना संभव बनाती है। क्यू लहर के साथ तीव्र रोधगलन में, एसटी खंड की ऊंचाई पहले दिखाई देती है, अक्सर एक उच्च टी लहर के साथ। प्राथमिक अवस्थामायोकार्डियल कोशिकाएं अभी भी व्यवहार्य हैं, और क्यू तरंगें अभी तक पंजीकृत नहीं हैं। हालांकि, कुछ घंटों के बाद, मायोसाइट्स की मृत्यु से आर तरंग के आयाम में कमी आती है और ईसीजी में पैथोलॉजिकल क्यू तरंगों की उपस्थिति रोधगलन क्षेत्र के ऊपर स्थित होती है। दिल का दौरा पड़ने के पहले दो दिनों में, एसटी खंड बढ़ जाता है, टी तरंग नकारात्मक हो जाती है, और क्यू लहर गहरी हो जाती है। कुछ दिनों के बाद, एसटी खंड आइसोलाइन में लौट आता है, लेकिन टी तरंगें नकारात्मक रहती हैं।
रोधगलन के हफ्तों और महीनों बाद, एसटी खंड और टी तरंगें सामान्य हो जाती हैं, लेकिन असामान्य क्यू तरंगें बनी रहती हैं, जो एमआई का एक अपरिवर्तनीय संकेत है। यदि एसटी खंड कई हफ्तों के बाद भी ऊंचा रहता है, तो रोधगलन की जगह पर एक उभड़ा हुआ रेशेदार निशान (वेंट्रिकुलर एन्यूरिज्म) होने की संभावना होती है। क्यूआरएस कॉम्प्लेक्स, एसटी सेगमेंट और टी तरंगों में परिवर्तन का एक समान विकास रोधगलन क्षेत्र (तालिका 4.3) के ऊपर स्थित लीड का उपयोग करके दर्ज किया गया है। इस मामले में, एक नियम के रूप में, विपरीत दिशा में स्थित लीड्स में पारस्परिक परिवर्तन देखे जाते हैं। उदाहरण के लिए, तीव्र पूर्वकाल सेप्टल एमआई में, छाती में एसटी की ऊंचाई x की ओर बढ़ती है और V2 लीड II, III और aVF में पारस्परिक परिवर्तन (ST डिप्रेशन) के साथ होती है, यानी वेंट्रिकल की विपरीत (निचली) दीवार के ऊपर स्थित लीड में। दिल का।
तीव्र एमआई के दौरान एसटी-सेगमेंट उन्नयन का तंत्र अभी तक पूरी तरह से समझा नहीं गया है। हालांकि, एक राय है कि इस तरह के परिवर्तन सीधे रोधगलन क्षेत्र के पास स्थित क्षतिग्रस्त मायोकार्डियल कोशिकाओं से होते हैं; वे असामान्य सिस्टोलिक और डायस्टोलिक धाराओं को उत्तेजित करते हैं। इस स्पष्टीकरण पर आपत्ति जताते हुए, अन्य मानते हैं कि ऐसी कोशिकाएं विध्रुवण में सक्षम नहीं हैं, लेकिन उनमें असामान्य पारगम्यता है जो उन्हें पूरी तरह से पुन: ध्रुवीकरण करने से रोकती है (चित्र। 4.25)। नतीजतन, आराम से, ऐसी कोशिकाओं का आंशिक विध्रुवण क्षतिग्रस्त खंड से दूर निर्देशित बलों की उपस्थिति का कारण बनता है, जिससे आइसोलिन का नीचे की ओर विस्थापन होता है। इस तथ्य के कारण कि इलेक्ट्रोकार्डियोग्राफ़ केवल रिश्तेदार को पंजीकृत करता है, न कि वोल्टेज का निरपेक्ष मान, आइसोलिन के विचलन पर कब्जा नहीं किया जाता है। चूंकि मायोकार्डियम की सभी कोशिकाएं, प्रभावित क्षेत्र की कोशिकाओं सहित, पूरी तरह से विध्रुवित हो जाती हैं, जिसके परिणामस्वरूप हृदय की विद्युत क्षमता वास्तव में शून्य हो जाती है। हालांकि, आइसोलिन के पैथोलॉजिकल डाउनवर्ड विस्थापन के कारण, एसटी खंड आइसोलाइन के ऊपर स्थित प्रतीत होता है। पुनर्ध्रुवीकरण के दौरान, क्षतिग्रस्त कोशिकाएं डायस्टोल में असामान्य अतिपारगम्य अवस्था में लौट आती हैं, और इलेक्ट्रोड से दूर निर्देशित असामान्य बलों की उपस्थिति के कारण ईसीजी फिर से एक असामान्य आधारभूत बदलाव प्रदर्शित करता है। इस प्रकार, आइसोइलेक्ट्रिक लाइन के सापेक्ष विस्थापन का एमआई में एसटी खंड उन्नयन की मात्रा पर एक निश्चित प्रभाव पड़ता है।
नॉन-ट्रांसम्यूरल मायोकार्डियल इंफार्क्शन में, एसटी-सेगमेंट डिप्रेशन उन लीड्स में होता है जो रोधगलन के क्षेत्र को पार करते हैं, न कि इसकी ऊंचाई को। इस स्थिति में, संक्रमित क्षेत्र से सटे क्षतिग्रस्त कोशिकाओं की डायस्टोलिक पारगम्यता एंडोकार्डियम से एपिकार्डियम तक निर्देशित विद्युत बलों की उपस्थिति का कारण बनती है और, परिणामस्वरूप, ईसीजी इलेक्ट्रोड की ओर। इस प्रकार, ईसीजी की आधार रेखा ऊपर की ओर खिसक जाती है (चित्र 4.25)। हृदय के पूर्ण विध्रुवण के बाद, इसकी विद्युत क्षमता अपने वास्तविक शून्य मान पर वापस आ जाती है, लेकिन असामान्य बेसल रेखा के संबंध में, यह एसटी खंड में एक स्पष्ट कमी पैदा करता है।

चावल। 4.25. तीव्र एमआई के दौरान एसटी विचलन की घटना के लिए सैद्धांतिक व्याख्या। ऊपर। आयनों का रिसाव विद्युत उत्तेजना के प्रसार की प्रक्रिया की शुरुआत से पहले क्षतिग्रस्त मायोकार्डियल सेल के आंशिक विध्रुवण का कारण बनता है, जो प्रभावित क्षेत्र से दूर निर्देशित बलों की उपस्थिति और ईसीजी की आधार रेखा में कमी का कारण बनता है। लेकिन यह प्रक्रिया ईसीजी पर प्रदर्शित नहीं होती है, क्योंकि यह रिश्तेदार को पंजीकृत करती है, न कि वोल्टेज का निरपेक्ष मान। जबकि हृदय पूरी तरह से विध्रुवित है, वास्तविक वोल्टेज मान शून्य है, लेकिन असामान्य रूप से कम बेसलाइन की तुलना में एक स्पष्ट एसटी खंड ऊंचाई है। नीचे की तरफ गिरना। गैर-ट्रांसम्यूरल एमआई में, प्रक्रिया एक समान तरीके से आगे बढ़ती है, लेकिन सबएंडोकार्डियल ऊतक से आयन रिसाव होता है, जिससे कि उत्तेजना से पहले आंशिक विध्रुवण रिकॉर्डिंग इलेक्ट्रोड की ओर निर्देशित होता है; इसलिए, बेसल लाइन को ऊंचा किया जाता है। विध्रुवण की समाप्ति के बाद, वोल्टेज वास्तव में शून्य है, लेकिन एसटी खंड अपशिफ्ट बेसल लाइन के संबंध में थोड़ा कम हो गया है।
एसटी खंड के अन्य सामान्य कारण और बिगड़ा हुआ कार्डियोमायोसाइट रिपोलराइजेशन से जुड़े टी तरंग परिवर्तन अंजीर में वर्णित हैं। 4.26.

ए। मायोकार्डियल क्षति।कई लीडों में - एसटी खंड का उदय टी लहर के संक्रमण के साथ ऊपर की ओर उभार के साथ। पारस्परिक लीड में - एसटी खंड का अवसाद। एक क्यू तरंग अक्सर दर्ज की जाती है। परिवर्तन गतिशील होते हैं; एसटी खंड के आइसोलिन में लौटने से पहले टी तरंग नकारात्मक हो जाती है।
बी। पेरिकार्डिटिस।कई लीड (I-III, aVF, V 3 -V 6) में एसटी सेगमेंट की ऊंचाई। पारस्परिक लीड (एवीआर को छोड़कर) में एसटी अवसाद की अनुपस्थिति। क्यू तरंग की कमी पीक्यू खंड का अवसाद। परिवर्तन गतिशील हैं; एसटी खंड के आइसोलाइन में लौटने के बाद टी तरंग नकारात्मक हो जाती है।
में। बाएं वेंट्रिकल का एन्यूरिज्म।एसटी खंड की ऊंचाई, आमतौर पर एक गहरी क्यू लहर या वेंट्रिकुलर कॉम्प्लेक्स के रूप में - क्यूएस टाइप करें। एसटी खंड और टी लहर परिवर्तन स्थायी हैं।
घ. निलय के प्रारंभिक पुनरोद्धार का सिंड्रोम।एक समवर्ती टी तरंग में संक्रमण के साथ नीचे की ओर उत्तलता के साथ एसटी खंड की ऊंचाई। आर लहर के अवरोही घुटने पर पायदान। चौड़ी सममित टी लहर। एसटी खंड और टी लहर में परिवर्तन स्थायी हैं। सामान्य संस्करण।
ई. एसटी खंड के उत्थान के अन्य कारण।हाइपरक्लेमिया, तीव्र कॉर पल्मोनाले, मायोकार्डिटिस, दिल के ट्यूमर।
2. सेंट सेगमेंट का डिप्रेशन
ए। हृदयपेशीय इस्कीमिया।क्षैतिज या तिरछा एसटी अवसाद।

बी। पुनरोद्धार विकार।एसटी खंड का ढलान वाला अवसाद ऊपर की ओर उभार के साथ (बाएं निलय अतिवृद्धि के साथ)। नकारात्मक टी तरंग। लीड वी 5, वी 6, आई, एवीएल में परिवर्तन अधिक स्पष्ट हैं।

में। ग्लाइकोसाइड विषाक्तता।एसटी खंड का गर्त के आकार का अवसाद। द्विध्रुवीय या नकारात्मक टी तरंग। बाईं छाती की ओर में परिवर्तन अधिक स्पष्ट हैं।
घ. एसटी खंड में गैर-विशिष्ट परिवर्तन।आदर्श में मनाया, आगे को बढ़ाव के साथ मित्राल वाल्वइलेक्ट्रोलाइट विकारों, मायोकार्डियल इस्किमिया, बाएं और दाएं वेंट्रिकुलर हाइपरट्रॉफी, बंडल ब्रांच ब्लॉक, डब्ल्यूपीडब्ल्यू सिंड्रोम, टैचीकार्डिया, हाइपरवेंटिलेशन, अग्नाशयशोथ, सदमे के साथ कुछ दवाएं (कार्डियक ग्लाइकोसाइड्स, मूत्रवर्धक, साइकोट्रोपिक ड्रग्स) लेना।
मैं टी लहर
1. लंबा टी लहर।टी तरंग आयाम > लिम्ब लीड में 6 मिमी; छाती में > 10-12 मिमी (पुरुषों में) और > 8 मिमी महिलाओं में। यह सामान्य रूप से, हाइपरकेलेमिया, मायोकार्डियल इस्किमिया के साथ, मायोकार्डियल रोधगलन के पहले घंटों में, बाएं वेंट्रिकुलर हाइपरट्रॉफी, सीएनएस घावों, एनीमिया के साथ नोट किया जाता है।

2. डीप नेगेटिव टी वेव।केंद्रीय तंत्रिका तंत्र के घावों के साथ एक विस्तृत गहरी नकारात्मक टी तरंग दर्ज की जाती है, विशेष रूप से सबराचोनोइड रक्तस्राव के साथ। संकीर्ण गहरी नकारात्मक टी तरंग - कोरोनरी धमनी रोग के साथ, बाएं और दाएं निलय अतिवृद्धि।

3. टी तरंग में गैर-विशिष्ट परिवर्तन।एक चपटा या थोड़ा उल्टा टी लहर। यह सामान्य रूप से नोट किया जाता है, कुछ दवाएं लेते समय, इलेक्ट्रोलाइट गड़बड़ी, हाइपरवेंटिलेशन, अग्नाशयशोथ, मायोकार्डियल इस्किमिया, बाएं वेंट्रिकुलर हाइपरट्रॉफी, बंडल शाखा ब्लॉक के साथ। लगातार किशोर ईसीजी प्रकार: युवा लोगों में लीड वी 1-वी 3 में नकारात्मक टी तरंग।
के. क्यूटी अंतराल
1. क्यूटी अंतराल का लम्बा होना।क्यूटीसी> पुरुषों के लिए 0.46 और महिलाओं के लिए 0.47; (क्यूटीसी = क्यूटी/आरआर)।
ए। क्यूटी अंतराल का जन्मजात लम्बा होना:रोमानो-वार्ड सिंड्रोम (बिना श्रवण दोष के), एर्वेल-लैंग-नील्सन सिंड्रोम (बहरापन के साथ)।
बी। क्यूटी अंतराल का एक्वायर्ड लम्बा होना:कुछ दवाएं लेना क्विनिडाइन, प्रोकेनामाइड, डिसोपाइरामाइड, ऐमियोडैरोन, सोटोलोल, फेनोथियाज़िन, ट्राइसाइक्लिक एंटीडिप्रेसेंट, लिथियम), हाइपोकैलिमिया, हाइपोमैग्नेसीमिया, गंभीर ब्रैडीयर्सिया, मायोकार्डिटिस, माइट्रल वाल्व प्रोलैप्स, मायोकार्डियल इस्किमिया, हाइपोथायरायडिज्म, हाइपोथर्मिया, कम कैलोरी तरल प्रोटीन आहार।
2. क्यूटी अंतराल को छोटा करना।क्यूटी< 0,35 с при ЧСС 60-100 мин –1 . Наблюдается при гиперкальциемии, гликозидной интоксикации.
एल प्रोंग यू
1. U तरंग के आयाम में वृद्धि।यू-लहर आयाम> 1.5 मिमी। यह हाइपोकैलिमिया, ब्रैडीकार्डिया, हाइपोथर्मिया, बाएं निलय अतिवृद्धि के साथ मनाया जाता है, कुछ दवाएं (कार्डियक ग्लाइकोसाइड, क्विनिडाइन, ऐमियोडैरोन, आइसोप्रेनालिन).

2. नकारात्मक यू तरंग।यह मायोकार्डियल इस्किमिया और बाएं निलय अतिवृद्धि में मनाया जाता है।
इलेक्ट्रोकार्डियोग्राम, सबसे महत्वपूर्ण मापदंडों में से एक, जिस पर हम, डॉक्टर, निश्चित रूप से ध्यान देते हैं, वह है एस-टी सेगमेंट। एक ओर, इसकी गतिशीलता रोधगलन सहित तीव्र इस्केमिक मायोकार्डियल चोट का एक प्रारंभिक उद्देश्य संकेत हो सकता है; दूसरी ओर, परिवर्तनों की कम विशिष्टता खंड एस-टीनैदानिक त्रुटियों का एक लगातार कारण है, जिसके बाद अनुचित अस्पताल में भर्ती और चिकित्सा जोड़तोड़ हो सकते हैं। विशेष रूप से उच्च नैदानिक महत्वएसटी खंड के उदय (ऊंचाई) से जुड़ा हुआ है और यह काफी सच है, क्योंकि कोरोनरी धमनी की तीव्र थ्रोम्बोटिक बाधा लगभग हमेशा एसटी खंड की एक विशिष्ट सामयिक ऊंचाई के साथ होती है। इस प्रकार, एसटी खंड उन्नयन एक संभावित खतरनाक नैदानिक ईसीजी पैटर्न है जब तक कि अन्यथा सिद्ध न हो।
कोरोनरी हृदय रोग के चिकित्सा और सामाजिक महत्व और इसकी भयानक जटिलताओं में से एक - मायोकार्डियल रोधगलन के बिना, इस बात पर जोर दिया जाना चाहिए कि कोरोनरी एथेरोस्क्लेरोसिस के बाहर एसटी खंड का उत्थान एक बहुत ही सामान्य ईसीजी घटना है। इस घटना की सही व्याख्या आगे की चिकित्सा रणनीति के मुद्दे को हल करने के लिए एक प्रारंभिक बिंदु के रूप में कार्य करती है।
5. एक्यूट कोर पल्मोनेल (बेशक, सबसे पहले हम TELA के बारे में बात कर रहे हैं)। "निचले" मानक और "पूर्वकाल" चेस्ट लीड में एस-टी सेगमेंट की ऊंचाई की समरूपता दाहिने दिल के तीव्र अधिभार का एक अत्यधिक विशिष्ट ईसीजी संकेत है:

6. तीव्र पेरिकार्डिटिस. ऊंचाई समवर्ती, पठार जैसी या नीचे की ओर उत्तलता के साथ तिरछी आरोही होती है; पेरिकार्डिटिस में एसटी ऊंचाई कभी भी बहुत अधिक नहीं होती है:

7. सहलाना. स्ट्रोक के साथ, छाती की सीसा में एस-टी खंड की एक मामूली पठार जैसी ऊंचाई हो सकती है। अक्सर, यह रोधगलन के "सेरेब्रल" रूप के गलत निदान का कारण बनता है। यहां 3 उदाहरण दिए गए हैं (सभी मामलों में, मस्तिष्क के सीटी द्वारा स्ट्रोक के निदान की पुष्टि की गई थी):
 अंजीर.39
अंजीर.39 
 अंजीर.41
अंजीर.41
8. डब्ल्यूपीडब्ल्यू सिंड्रोम. वेंट्रिकुलर प्रीएक्सिटेशन के इलेक्ट्रोकार्डियोग्राफिक संकेतों के सभी सबूतों के साथ, एसटी खंड के उत्थान की संभावना को अक्सर भुला दिया जाता है:
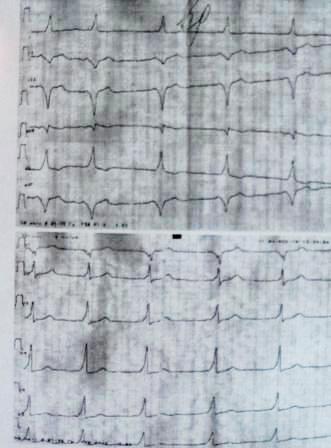

9. ब्रुगडा सिंड्रोम। लीड V1-V3 में ऊपर की ओर उभार के साथ वृद्धि की "काठी" प्रकृति को नैदानिक माना जाता है:

10. दायां निलय अतिवृद्धि. राइट वेंट्रिकुलर हाइपरट्रॉफी (एस-टाइप, आर-टाइप, आरएसआर-टाइप) के "पाठ्यपुस्तक" प्रकारों के साथ, कभी-कभी आप "एंटीरियर" चेस्ट लीड्स में एसटी सेगमेंट की एक छोटी पृथक पठार जैसी ऊंचाई देख सकते हैं:

11. ताकोत्सुबो कार्डियोमायोपैथी। ईसीजी तस्वीर तीव्र रोधगलन से अप्रभेद्य है। कोरोनरी एंजियोग्राफी और दिल का अल्ट्रासाउंड सही निदान करने में मदद करता है:

12. माध्यमिक (गैर-थ्रोम्बोटिक) रोधगलन। हम दिल के दौरे के बारे में बात कर रहे हैं जो "तनावपूर्ण" हेमोडायनामिक्स की स्थितियों में होता है। उदाहरण के लिए, लंबे समय तक उच्च टैचीसिस्टोल या गंभीर धमनी उच्च रक्तचाप। किसी भी मामले में, हृदय की धमनियों में इस तरह के दिल के दौरे के साथ, क्रोनिक स्टेनोज़ या रोड़ा होता है:
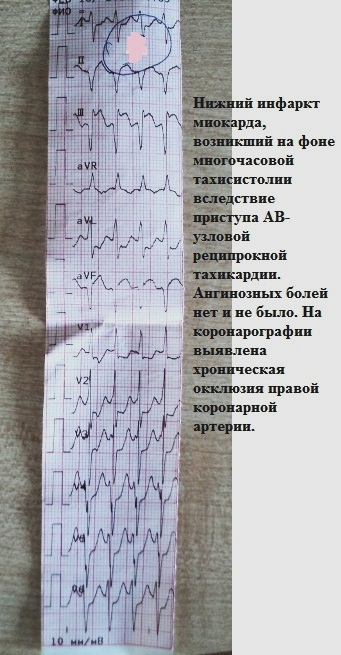

13. खंड उन्नयन की अन्य घटनाएं अनुसूचित जनजाति:



आपातकालीन कार्डियोलॉजी में, ईसीजी पर एसटी-सेगमेंट का उन्नयन मुख्य रूप से तीव्र रोधगलन, फुफ्फुसीय अन्त: शल्यता, या पेरिकार्डिटिस के लिए संदिग्ध है। हालांकि, जैसा कि अभ्यास से पता चलता है, यह ईसीजी पैटर्न बहुत सामान्य है और अक्सर विभिन्न प्रकार की नैदानिक परिस्थितियों में पाया जाता है, कोरोनरी पैथोलॉजी की "नकल" करना। यह याद रखना! आपके निदान के साथ शुभकामनाएँ!
डब्ल्यू ब्रैडी एट अल। डॉक्टरों द्वारा मूल्यांकन के परिणामों का विश्लेषण किया आपातकालीन देखभालएसटी खंड उन्नयन के साथ 448 ईसीजी। रोगियों में बाद में थ्रोम्बोलाइटिक थेरेपी के साथ तीव्र रोधगलन (एमआई) के अति निदान के रूप में ईसीजी का एक गलत मूल्यांकन हृदय धमनीविस्फार (एएस) के साथ 28% मामलों में, 23% में - प्रारंभिक वेंट्रिकुलर रिपोलराइजेशन सिंड्रोम (ईआरवीआर) के साथ पाया गया था। , 21% में - पेरिकार्डिटिस के साथ और 5% में - एमआई के संकेतों के बिना उसके बंडल (LBBB) के बाएं पैर की नाकाबंदी के साथ।
ईसीजी घटना का आकलन, जिसमें एसटी खंड उन्नयन शामिल है, जटिल है और इसमें न केवल एसटी परिवर्तन और ईसीजी के अन्य घटकों की विशेषताओं का विश्लेषण शामिल है, बल्कि यह भी शामिल है नैदानिक तस्वीरबीमारी। ज्यादातर मामलों में, ईसीजी का एक विस्तृत विश्लेषण एसटी-सेगमेंट उन्नयन के लिए अग्रणी अंतर्निहित सिंड्रोम को अलग करने के लिए पर्याप्त है। एसटी परिवर्तन एक विकल्प हो सकता है सामान्य ईसीजीगैर-कोरोनरी मायोकार्डियल परिवर्तनों को दर्शाता है और तीव्र कोरोनरी विकृति का कारण बनता है जिसमें आपातकालीन थ्रोम्बोलाइटिक थेरेपी की आवश्यकता होती है। इस प्रकार, एसटी खंड उन्नयन वाले रोगियों के संबंध में चिकित्सीय रणनीति अलग है।
1. नोर्मा
अवतल एसटी खंड की ऊंचाई 1 मिमी तक लिम्ब लीड में स्वीकार्य है, छाती में V1-V2, कभी-कभी V3 2-3 मिमी तक, लीड V5-V6 में 1 mm (चित्र 1) तक होती है।
2. रोधगलन
एसटी खंड उन्नयन (एमआई) के साथ
एमआई हृदय की मांसपेशी के एक हिस्से का परिगलन है, जो पूर्ण या सापेक्ष अपर्याप्तता के परिणामस्वरूप होता है कोरोनरी परिसंचरण. इस्किमिया की इलेक्ट्रोकार्डियोग्राफिक अभिव्यक्तियाँ, मायोकार्डियम की क्षति और परिगलन स्थान, इन प्रक्रियाओं की गहराई, उनकी अवधि और घाव के आकार पर निर्भर करती है। यह माना जाता है कि तीव्र मायोकार्डियल इस्किमिया मुख्य रूप से टी तरंग में परिवर्तन से प्रकट होता है, और क्षति - एसटी खंड के विस्थापन से, परिगलन - एक असामान्य क्यू लहर के गठन और आर लहर में कमी (छवि। 2, 4) से प्रकट होता है। )
एमआई वाले रोगी का ईसीजी रोग के चरण के आधार पर परिवर्तन से गुजरता है। इस्किमिया के चरण में, जो आमतौर पर कई मिनटों से 1-2 घंटे तक रहता है, घाव के ऊपर एक उच्च टी लहर दर्ज की जाती है। फिर, जब इस्किमिया और क्षति उप-पिंडीय क्षेत्रों में फैल जाती है, तो एसटी खंड ऊंचाई और टी लहर उलटा पता लगाया जाता है (से कई घंटे से 1-3 दिन तक।) इस समय होने वाली प्रक्रियाएं प्रतिवर्ती हो सकती हैं, और ऊपर वर्णित ईसीजी परिवर्तन गायब हो सकते हैं, लेकिन अधिक बार वे अगले चरण में जाते हैं, मायोकार्डियम में परिगलन के गठन के साथ। इलेक्ट्रो-कार्डियोग्राफिक रूप से, यह एक पैथोलॉजिकल क्यू तरंग की उपस्थिति और आर तरंग के आयाम में कमी से प्रकट होता है।
3. प्रिंज़मेटल का एनजाइना (एसपी)
एपिकार्डियल धमनी की ऐंठन के विकास और मायोकार्डियम को बाद में ट्रांसम्यूरल क्षति के साथ, प्रभावित क्षेत्र को दर्शाते हुए, एसटी खंड में वृद्धि हुई है। एसपी में, ऐंठन आमतौर पर अल्पकालिक होती है, और एसटी खंड बाद में मायोकार्डियल नेक्रोसिस के बिना बेसलाइन पर लौट आता है। एसपी में, विशिष्ट विशेषताएं दर्द के हमलों की चक्रीयता, ईसीजी पर वक्र के मोनोफैसिक प्रकार और कार्डियक अतालता हैं। यदि ऐंठन काफी देर तक बनी रहती है, तो एमआई विकसित हो जाता है। कोरोनरी धमनियों के एंजियोस्पाज्म का कारण एंडोथेलियल डिसफंक्शन है।
एसपी में एसटी खंड की ऊंचाई और एमआई के विकास में महत्वपूर्ण अंतर नहीं है, क्योंकि यह एक पैथोफिजियोलॉजिकल प्रक्रिया का प्रतिबिंब है: पहली अवस्था में क्षणिक ऐंठन और दूसरे में लगातार घनास्त्रता के कारण एपिकार्डियल धमनी के रोड़ा होने के कारण ट्रांसम्यूरल इस्किमिया ( अंजीर। 3, 4)।
एसपी के मरीज मुख्य रूप से युवा महिलाएं हैं जिनके पास धूम्रपान के अलावा कोरोनरी हृदय रोग (सीएचडी) के लिए क्लासिक जोखिम कारक नहीं हैं। एसपी रेनॉड सिंड्रोम और प्रवासी सिरदर्द जैसी एंजियोस्पास्टिक स्थितियों की ऐसी अभिव्यक्तियों से जुड़ा है। अतालता विकसित करने की संभावना के साथ इन सिंड्रोमों को जोड़ती है।
एसपी नमूनों के निदान के लिए शारीरिक गतिविधिसूचना रहित। सबसे संवेदनशील और विशिष्ट उत्तेजक परीक्षण है अंतःशिरा प्रशासनसकारात्मक परिणाम प्राप्त होने तक 5 मिनट के अंतराल के साथ 50 एमसीजी एर्गोनोवाइन, जबकि दवा की कुल खुराक 400 एमसीजी से अधिक नहीं होनी चाहिए। एनजाइना पेक्टोरिस का हमला और ईसीजी पर एसटी खंड में वृद्धि होने पर एर्गोनोविन के साथ परीक्षण को सकारात्मक माना जाता है। एर्गोनोवाइन के कारण होने वाले एंजियोस्पाज्म के लक्षणों में तेजी से राहत के लिए नाइट्रोग्लिसरीन का उपयोग किया जाता है। एसपी में एसटी खंड में परिवर्तन की गतिशीलता को होल्टर पद्धति का उपयोग करके दीर्घकालिक ईसीजी रिकॉर्डिंग द्वारा पता लगाया जा सकता है। एसपी के उपचार में, वैसोडिलेटर्स का उपयोग किया जाता है - नाइट्रेट्स और कैल्शियम विरोधी, बी-ब्लॉकर्स और एसिटाइलसैलिसिलिक एसिड की उच्च खुराक को contraindicated है।
4. दिल का एन्यूरिज्म (एएस)
एएस आमतौर पर ट्रांसम्यूरल एमआई के बाद विकसित होता है। वेंट्रिकुलर दीवार के उभार से मायोकार्डियम के पड़ोसी क्षेत्रों में खिंचाव होता है, जिससे मायोकार्डियम के आसपास के क्षेत्रों में ट्रांसम्यूरल क्षति के क्षेत्र का आभास होता है। एएस के लिए ईसीजी पर, ट्रांसम्यूरल एमआई की एक तस्वीर विशेषता है, और इसलिए क्यूएस ज्यादातर ईसीजी लीड में देखा जाता है, कभी-कभी क्यूआर। एएस के लिए, एक "फ्रोजन" ईसीजी विशिष्ट है, जो चरणों में गतिशील परिवर्तनों से नहीं गुजरता है, लेकिन कई वर्षों तक स्थिर रहता है। इस जमे हुए ईसीजी में एमआई के II, III चरणों में एसटी सेगमेंट एलिवेशन (चित्र 5) के साथ देखी गई विशेषताएं हैं।
5. वेंट्रिकल्स (ईआरवीआर) के प्रारंभिक पुनरोद्धार का सिंड्रोम
एसआरडब्ल्यू एक ईसीजी घटना है जिसमें एसटी-सेगमेंट की ऊंचाई 2-3 मिमी तक नीचे की ओर उभार के साथ होती है, एक नियम के रूप में, कई लीड में, सबसे महत्वपूर्ण रूप से छाती में। टी तरंग में आर तरंग के अवरोही भाग का संक्रमण बिंदु आइसोलिन के ऊपर स्थित होता है, अक्सर इस संक्रमण के स्थान पर एक पायदान या लहर निर्धारित की जाती है ("ऊंट कूबड़", "ओस्बोर्न तरंग", "हैट हुक", "हाइपोथर्मिक कूबड़", "जे लहर"), टी लहर सकारात्मक है। कभी-कभी, इस सिंड्रोम के ढांचे के भीतर, छाती में आर तरंग के आयाम में तेज वृद्धि होती है, बाएं छाती में एस तरंग की कमी और बाद में गायब होने के संयोजन में। ईसीजी परिवर्तनव्यायाम परीक्षण के दौरान कम हो सकता है, उम्र के साथ वापस आ सकता है (चित्र 6)।
6. तीव्र पेरिकार्डिटिस (ओपी)
पेरिकार्डिटिस का एक विशिष्ट ईसीजी संकेत एसटी सेगमेंट की अधिकांश लीड में एक समवर्ती (अधिकतम क्यूआरएस तरंग के साथ यूनिडायरेक्शनल) शिफ्ट है। ये परिवर्तन पेरीकार्डियम से सटे सबपीकार्डियल मायोकार्डियम को नुकसान का प्रतिबिंब हैं।
ओपी की ईसीजी तस्वीर में, कई चरणों को प्रतिष्ठित किया जाता है:
1. कॉनकॉर्डेंट एसटी शिफ्ट (लीड में एसटी एलिवेशन जहां वेंट्रिकुलर कॉम्प्लेक्स की अधिकतम तरंग ऊपर की ओर निर्देशित होती है - I, II, aVL, aVF, V3-V6, और ST डिप्रेशन उन लीड्स में जहां क्यूआरएस में अधिकतम तरंग नीचे की ओर निर्देशित होती है - aVR, V1, V2, कभी-कभी aVL), एक सकारात्मक T तरंग (चित्र 7) में बदल जाता है।
4. ईसीजी का सामान्यीकरण (चिकनी या थोड़ी नकारात्मक टी तरंगें लंबे समय तक बनी रह सकती हैं)। कभी-कभी, पेरिकार्डिटिस के साथ, आलिंद मायोकार्डियम की भड़काऊ प्रक्रिया में भागीदारी देखी जाती है, जो ईसीजी पर पीक्यू सेगमेंट (ज्यादातर लीड, पीक्यू डिप्रेशन) में बदलाव के रूप में परिलक्षित होती है, सुप्रावेंट्रिकुलर अतालता की उपस्थिति। ईसीजी पर बड़ी मात्रा में प्रवाह के साथ एक्सयूडेटिव पेरिकार्डिटिस में, एक नियम के रूप में, अधिकांश लीड में सभी दांतों के वोल्टेज में कमी होती है।
7. एक्यूट कोर पल्मोनेल (एसीसी)
एएलएस के साथ, दाहिने दिल के अधिभार के ईसीजी संकेत थोड़े समय के लिए दर्ज किए जाते हैं (स्थिति अस्थमा, फुफ्फुसीय एडिमा, न्यूमोथोरैक्स के साथ होता है, सबसे आम कारण फुफ्फुसीय धमनी बेसिन में थ्रोम्बोम्बोलिज़्म है)। सबसे विशिष्ट ईसीजी संकेत हैं:
1. SI-QIII - लीड I में एक गहरी S तरंग का निर्माण और एक गहरी (आयाम में पैथोलॉजिकल, लेकिन, एक नियम के रूप में, चौड़ी नहीं) Q तरंग लीड III में।
2. एसटी सेगमेंट की ऊंचाई, "राइट" लीड्स में पॉजिटिव टी वेव (मोनोफैसिक कर्व) में बदल जाती है - III, aVF, V1, V2, लीड्स I, aVL, V5 में एसटी सेगमेंट के डिप्रेशन के संयोजन में, वी6. भविष्य में, लीड III, aVF, V1, V2 में ऋणात्मक T तरंगों का निर्माण संभव है। पहले दो ईसीजी संकेतों को कभी-कभी एक में जोड़ दिया जाता है - मैकजीन-व्हाइट का तथाकथित संकेत - QIII-TIII-SI।
3. विचलन विद्युत अक्षदिल (EOS) दाईं ओर, कभी-कभी EOS प्रकार SI-SII-SIII का गठन।
4. लीड II, III, aVF में एक उच्च नुकीले P तरंग ("P-pulmonal") का निर्माण।
5. नाकाबंदी दायां पैरउसका बंडल।
6. उसके बाएँ पैर की पिछली शाखा की नाकाबंदी।
7. लीड II, III, aVF में R तरंग आयाम में वृद्धि।
8. दाएं निलय अतिवृद्धि के तीव्र संकेत: RV1>SV1, R लीड V1 में 7 मिमी से अधिक, RV6/SV6 ≤ 2 का अनुपात, V1 से V6 तक S तरंग, बाईं ओर संक्रमण क्षेत्र का विस्थापन।
9. सुप्रावेंट्रिकुलर अतालता की अचानक शुरुआत (चित्र। 8)।
8. ब्रुगडा सिंड्रोम (एसबी)
एसबी को सिंकोप और एपिसोड की विशेषता है अचानक मौतबिना रोगियों में जैविक क्षतिदिल, ईसीजी में परिवर्तन के साथ, उसके बंडल के दाहिने पैर की स्थायी या क्षणिक नाकाबंदी के रूप में, दाहिने छाती में एसटी खंड के उदय के साथ (V1-V3)।
वर्तमान में, निम्न स्थितियों और बीमारियों के कारण एसबी का वर्णन किया गया है: बुखार, हाइपरकेलेमिया, हाइपरलकसीमिया, थायमिन की कमी, कोकीन विषाक्तता, हाइपरपैराथायरायडिज्म, हाइपरटेस्टोस्टेरोनिमिया, मीडियास्टिनल ट्यूमर, अतालता वाले दाएं वेंट्रिकुलर डिसप्लेसिया (एआरवीसी), पेरिकार्डिटिस, एमआई, एसपी, यांत्रिक रुकावट। दाएं वेंट्रिकुलर ट्यूमर या हेमोपेरिकार्डियम का बहिर्वाह पथ, फुफ्फुसीय अन्त: शल्यता, विदारक महाधमनी धमनीविस्फार, केंद्रीय और स्वायत्त की विभिन्न विसंगतियां तंत्रिका प्रणाली, डचेन मस्कुलर डिस्ट्रॉफी, फ्रेडरिक का गतिभंग। ड्रग-प्रेरित एसबी को सोडियम चैनल ब्लॉकर्स, मेसालजीन, वैगोटोनिक ड्रग्स, α-एड्रीनर्जिक एगोनिस्ट, β-ब्लॉकर्स, पहली पीढ़ी के एंटीहिस्टामाइन, एंटीमाइरियल, शामक, एंटीकॉन्वेलेंट्स, न्यूरोलेप्टिक्स, ट्राई- और टेट्रासाइक्लिक एंटीडिप्रेसेंट, लिथियम तैयारी के उपचार में वर्णित किया गया है।
एसबी के रोगियों के ईसीजी में कई विशिष्ट परिवर्तन होते हैं जिन्हें पूर्ण या अपूर्ण संयोजन में देखा जा सकता है:
1. पूर्ण (क्लासिक संस्करण में) या अधूरी नाकेबंदीउसके बंडल का दाहिना बंडल।
2. दाहिनी छाती में एसटी खंड ऊंचाई का विशिष्ट रूप (V1-V3)। दो प्रकार के एसटी खंड उन्नयन का वर्णन किया गया है: "सैडल-बैक टाइप" ("सैडल") और "कॉव्ड टाइप" ("आर्क") (चित्र। 9)। एसबी के रोगसूचक रूपों में "कोव्ड टाइप" वृद्धि महत्वपूर्ण रूप से प्रचलित है, जबकि "सैडल-बैक टाइप" स्पर्शोन्मुख रूपों में अधिक सामान्य है।
3. लीड V1-V3 में उलटा T तरंग।
4. पीक्यू (पीआर) अंतराल की अवधि में वृद्धि।
5. पॉलीमॉर्फिक वेंट्रिकुलर टैचीकार्डिया के पैरॉक्सिस्म की घटना सहज समाप्ति या वेंट्रिकुलर फाइब्रिलेशन में संक्रमण के साथ।
अंतिम ईसीजी संकेत मुख्य रूप से इस सिंड्रोम के नैदानिक लक्षणों को निर्धारित करता है। एसबी के रोगियों में वेंट्रिकुलर टैचीअरिथमिया का विकास रात या सुबह के समय में अधिक बार होता है, जिससे उनकी घटना को स्वायत्त तंत्रिका तंत्र के पैरासिम्पेथेटिक लिंक की सक्रियता के साथ जोड़ना संभव हो जाता है। ईसीजी संकेत जैसे एसटी खंड उन्नयन और पीक्यू लम्बा होना क्षणिक हो सकता है। एच. अतराशी ने लीड वी1 में तथाकथित "एस-टर्मिनल विलंब" को ध्यान में रखने का सुझाव दिया - आर तरंग के शीर्ष से आर तरंग के शीर्ष तक का अंतराल। इस अंतराल को संयोजन में 0.08 एस या उससे अधिक तक लंबा करना V2 में ST का उन्नयन 0.18 mV से अधिक होना वेंट्रिकुलर फाइब्रिलेशन के बढ़ते जोखिम का संकेत है (चित्र 10)।
9. तनाव कार्डियोमायोपैथी
(टाको-त्सुबो सिंड्रोम, एसकेएमपी)
एसकेएमपी एक प्रकार का गैर-इस्केमिक कार्डियोमायोपैथी है जो गंभीर भावनात्मक तनाव के प्रभाव में होता है, अधिक बार वृद्ध महिलाओं में कोरोनरी धमनियों के महत्वपूर्ण एथेरोस्क्लोरोटिक घावों के बिना। मायोकार्डियम को नुकसान इसकी सिकुड़न में कमी में प्रकट होता है, जो सबसे अधिक स्पष्ट क्षेत्रों में स्पष्ट होता है, जहां यह "स्तब्ध" हो जाता है। इकोकार्डियोग्राफी से एपिक सेगमेंट के हाइपोकिनेसिस और बाएं वेंट्रिकल के बेसल सेगमेंट के हाइपरकिनेसिस का पता चलता है (चित्र 11)।
एसकेएमपी की ईसीजी तस्वीर में, कई चरणों को प्रतिष्ठित किया जाता है:
1. अधिकांश ईसीजी में एसटी खंड उन्नयन, कोई पारस्परिक एसटी खंड अवसाद नहीं।
2. एसटी खंड आइसोलाइन के करीब पहुंच रहा है, टी तरंग सुचारू हो रही है।
3. अधिकांश लीड में टी तरंग नकारात्मक हो जाती है (एवीआर को छोड़कर जहां यह सकारात्मक हो जाती है)।
4. ईसीजी का सामान्यीकरण (चिकनी या थोड़ी नकारात्मक टी तरंगें लंबे समय तक बनी रह सकती हैं)।
10. अतालता संबंधी डिसप्लेसिया/
राइट वेंट्रिकुलर कार्डियोमायोपैथी (एआरवीसी)
एआरवीएच - पैथोलॉजी, जो दाएं वेंट्रिकल (आरवी) का एक पृथक घाव है; अक्सर पारिवारिक, वेंट्रिकुलर मायोकार्डियम के फैटी या रेशेदार-वसायुक्त घुसपैठ की विशेषता, वेंट्रिकुलर फाइब्रिलेशन सहित अलग-अलग गंभीरता के वेंट्रिकुलर अतालता के साथ।
वर्तमान में, एआरवीडी के दो रूपात्मक रूप ज्ञात हैं: वसा और फाइब्रो-फैटी। वसायुक्त रूप को वेंट्रिकुलर दीवार को पतला किए बिना कार्डियोमायोसाइट्स के लगभग पूर्ण प्रतिस्थापन की विशेषता है, ये परिवर्तन विशेष रूप से अग्न्याशय में देखे जाते हैं। फाइब्रो-फैटी वैरिएंट अग्नाशय की दीवार के एक महत्वपूर्ण पतलेपन के साथ जुड़ा हुआ है; बाएं वेंट्रिकुलर मायोकार्डियम प्रक्रिया में शामिल हो सकता है। इसके अलावा, एआरवीडी के साथ, अग्न्याशय, धमनीविस्फार, या खंडीय हाइपोकिनेसिया के मध्यम या गंभीर फैलाव को देखा जा सकता है।
ईसीजी संकेत:
1. चेस्ट में नेगेटिव टी वेव्स लीड करती हैं।
2. एप्सिलॉन (ε) क्यूआरएस कॉम्प्लेक्स के पीछे लीड V1 या V2 में तरंग है, जो कभी-कभी अपूर्ण आरबीबीबी जैसा दिखता है।
3. पैरॉक्सिस्मल राइट वेंट्रिकुलर टैचीकार्डिया।
4. लीड V1 में QRS अंतराल की अवधि 110 ms से अधिक है, और दाहिनी छाती में QRS परिसरों की अवधि अवधि से अधिक हो सकती है निलय परिसरोंबाईं छाती में होता है। महान नैदानिक मूल्य का V1 और V3 में क्यूआरएस अवधियों के योग का अनुपात V4 और V6 (चित्र 12) में क्यूआरएस अवधियों के योग का अनुपात है।
11. हाइपरक्लेमिया (एचके)
रक्त में बढ़े हुए पोटेशियम के ईसीजी संकेत हैं:
1. साइनस ब्रैडीकार्डिया।
2. क्यूटी अंतराल को छोटा करना।
3. उच्च, नुकीला धनात्मक T तरंगों का निर्माण, जो QT अंतराल को छोटा करने के संयोजन में, ST उन्नयन का आभास देता है।
4. क्यूआरएस कॉम्प्लेक्स का विस्तार।
5. छोटा करना, बढ़ते हाइपरकेलेमिया के साथ - पीक्यू अंतराल का लम्बा होना, अनुप्रस्थ नाकाबंदी को पूरा करने के लिए एट्रियोवेंट्रिकुलर चालन की प्रगतिशील हानि।
6. आयाम में कमी, पी तरंग का चौरसाई। पोटेशियम के स्तर में वृद्धि के साथ, पी तरंग का पूर्ण गायब होना।
7. कई लीड में एसटी सेगमेंट का संभावित डिप्रेशन।
8. वेंट्रिकुलर अतालता (चित्र। 13)।
12. बाएं निलय अतिवृद्धि (LVH)
LVH तब होता है जब धमनी का उच्च रक्तचाप, महाधमनी हृदय रोग, माइट्रल वाल्व अपर्याप्तता, कार्डियोस्क्लेरोसिस, जन्मजात हृदय रोग (चित्र 14)।
ईसीजी संकेत:
1. आरवी5, वी6>आरवी4.
2. SV1+RV5 (या RV6)> 30 वर्ष से अधिक आयु के व्यक्तियों में 28 मिमी या 30 वर्ष से कम आयु के व्यक्तियों में SV1 + RV5 (या RV6)> 30 मिमी।
13. अधिभार अधिकार
और बायां निलय
एलवी और आरवी अधिभार के साथ ईसीजी हाइपरट्रॉफी के साथ ईसीजी के समान दिखता है, हालांकि, हाइपरट्रॉफी अतिरिक्त रक्त मात्रा या दबाव द्वारा मायोकार्डियम के लंबे समय तक ओवरस्ट्रेन का परिणाम है, और ईसीजी पर परिवर्तन स्थायी हैं। एक तीव्र स्थिति की स्थिति में एक अधिभार पर विचार किया जाना चाहिए, ईसीजी में परिवर्तन धीरे-धीरे रोगी की स्थिति के बाद के सामान्यीकरण के साथ गायब हो जाते हैं (चित्र 8, 14)।
14. लेफ्ट बंडल ब्रांच ब्लॉक (LBBB)
LBBB दो शाखाओं में विभाजित होने से पहले उसके बंडल की बाईं शाखा के मुख्य ट्रंक में चालन का उल्लंघन है, या उसके बंडल के बाएं पैर की दो शाखाओं की एक साथ हार है। सामान्य तरीके से उत्तेजना अग्न्याशय और गोल चक्कर में फैलती है, देरी से - बाएं वेंट्रिकल (चित्र 15)।
ईसीजी पर, एक चौड़ा, विकृत क्यूआरएस कॉम्प्लेक्स (0.1 एस से अधिक) दर्ज किया जाता है, जो वी 5-वी 6, आई, एवीएल में होता है, जिसका रूप rsR ', RSR', RsR ', rR' होता है। क्यूआरएस कॉम्प्लेक्स)। क्यूआरएस कॉम्प्लेक्स की चौड़ाई के आधार पर, बायां बंडल शाखा ब्लॉक या तो पूर्ण या अपूर्ण है (अपूर्ण एलबीबीबी: 0.1 एस
कार्डियोवर्जन क्षणिक एसटी उन्नयन के साथ हो सकता है। जे वैन गेल्डर एट अल। ने बताया कि ट्रान्सथोरेसिक कार्डियोवर्जन के बाद आलिंद फिब्रिलेशन या स्पंदन वाले 146 रोगियों में से 23 में एसटी-सेगमेंट की ऊंचाई 5 मिमी से अधिक थी और मायोकार्डियल नेक्रोसिस का कोई नैदानिक या प्रयोगशाला प्रमाण नहीं था। एसटी खंड का सामान्यीकरण औसतन 1.5 मिनट के भीतर देखा गया। (10 सेकंड से 3 मिनट तक)। हालांकि, कार्डियोवर्जन के बाद एसटी उन्नयन वाले रोगियों में एसटी उन्नयन (क्रमशः 27% और 35%) के बिना रोगियों की तुलना में कम इजेक्शन अंश होता है। एसटी खंड उन्नयन का तंत्र पूरी तरह से समझा नहीं गया है (चित्र 16)।
16. वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम (एसवीपीयू)
SVPU - हृदय की सामान्य चालन प्रणाली को दरकिनार करते हुए, अतिरिक्त केंट-पैलाडिनो बंडल के साथ अटरिया से निलय तक एक आवेग का संचालन करना।
एसवीपीयू के लिए ईसीजी मानदंड:
1. PQ अंतराल को 0.08-0.11 s तक छोटा कर दिया।
2. डी-वेव - क्यूआरएस कॉम्प्लेक्स की शुरुआत में एक अतिरिक्त लहर, "गैर-विशिष्ट" वेंट्रिकुलर मायोकार्डियम के उत्तेजना के कारण। डेल्टा तरंग को ऊपर की ओर निर्देशित किया जाता है यदि R तरंग QRS परिसर में प्रबल होती है, और नीचे की ओर यदि QRS परिसर का प्रारंभिक भाग ऋणात्मक (Q या S तरंग प्रबल होता है), WPW सिंड्रोम को छोड़कर, C टाइप करें।
3. उसकी बंडल शाखा की नाकाबंदी (क्यूआरएस कॉम्प्लेक्स को 0.1 एस से अधिक के लिए चौड़ा करना)। WPW सिंड्रोम में, टाइप ए, एट्रिया से वेंट्रिकल्स तक एक आवेग का संचालन बाएं केंट-पैलाडिनो बंडल के साथ किया जाता है, इस कारण से, बाएं वेंट्रिकल का उत्तेजना दाएं से पहले शुरू होता है, और नाकाबंदी की नाकाबंदी उसके बंडल की दाहिनी शाखा ईसीजी पर दर्ज है। डब्ल्यूपीडब्ल्यू सिंड्रोम में, टाइप बी, एट्रिया से वेंट्रिकल्स तक आवेग सही केंट-पैलाडिनो बंडल के साथ आयोजित किया जाता है। इस कारण से, दाएं वेंट्रिकल की उत्तेजना बाएं से पहले शुरू होती है, और उसके बंडल के बाएं पैर की नाकाबंदी ईसीजी पर तय की जाती है।
WPW सिंड्रोम में, टाइप C, अटरिया से बाएं वेंट्रिकल की पार्श्व दीवार तक का आवेग बाएं केंट-पैलाडिनो बंडल के साथ जाता है, जिससे दाएं वेंट्रिकल से पहले बाएं वेंट्रिकल का उत्तेजना होता है, और ईसीजी दाएं बंडल शाखा ब्लॉक दिखाता है और V5-V6 में लीड में ऋणात्मक D-तरंग।
4. सामान्य आकार और अवधि की पी तरंग।
5. सुप्रावेंट्रिकुलर टैचीअरिथिमिया (चित्र 17) के हमलों की प्रवृत्ति।
17. अलिंद स्पंदन (वायुसेना)
टीपी त्वरित, सतही, लेकिन 220-350 प्रति मिनट की आवृत्ति के साथ आलिंद संकुचन की सही लय है। अलिंद की मांसपेशियों में उत्तेजना के पैथोलॉजिकल फोकस की उपस्थिति के परिणामस्वरूप। एक कार्यात्मक एट्रियोवेंट्रिकुलर ब्लॉक की उपस्थिति के कारण, अक्सर 2:1 या 4:1, वेंट्रिकुलर संकुचन की आवृत्ति अलिंद दर से बहुत कम होती है।
अलिंद स्पंदन के लिए ईसीजी मानदंड:
1. F-तरंगें, समान अंतराल पर, समान ऊंचाई, चौड़ाई और आकार की 220-350 प्रति मिनट की आवृत्ति के साथ। F तरंगें लीड II, III, aVF में अच्छी तरह से परिभाषित होती हैं, जिन्हें अक्सर ST खंड पर आरोपित किया जाता है और इसकी ऊंचाई की नकल की जाती है।
2. कोई समविद्युत अंतराल नहीं हैं - स्पंदन तरंगें एक सतत तरंग जैसी वक्र बनाती हैं।
3. ठेठ एफ तरंग "आरा" है। आरोही पैर खड़ी है, और अवरोही पैर धीरे-धीरे नीचे की ओर उतरता है और एक आइसोइलेक्ट्रिक अंतराल के बिना अगली लहर एफ के खड़ी आरोही पैर में गुजरता है।
4. लगभग हमेशा अलग-अलग डिग्री (आमतौर पर 2:1) का आंशिक एवी ब्लॉक होता है।
5. सामान्य रूप का क्यूआरएस कॉम्प्लेक्स। F तरंगों के लेयरिंग के कारण, ST अंतराल और T तरंग विकृत हो जाती हैं।
6. आर-आर अंतराल एट्रियोवेंट्रिकुलर नाकाबंदी की निरंतर डिग्री (अलिंद स्पंदन का सही रूप) और अलग - एवी नाकाबंदी की बदलती डिग्री (अलिंद स्पंदन का अनियमित रूप) (छवि 18) के साथ समान है।
18. हाइपोथर्मिया (ओस्बोर्न सिंड्रोम, जीटी)
जीटी के लिए विशेषता ईसीजी मानदंड जे-पॉइंट क्षेत्र में दांतों की उपस्थिति है, जिसे ओसबोर्न तरंगें कहा जाता है, एसटी-सेगमेंट ऊंचाई II, III, aVF और बाएं छाती V3-V6 में। ओसबोर्न की तरंगें उसी दिशा में निर्देशित होती हैं जैसे क्यूआरएस कॉम्प्लेक्स, जबकि उनकी ऊंचाई जीटी की डिग्री के सीधे आनुपातिक होती है। जैसे-जैसे शरीर का तापमान घटता है, एसटी-टी में वर्णित परिवर्तनों के साथ, हृदय गति का धीमा होना, पीआर और क्यूटी अंतराल का लंबा होना (बाद वाला - मुख्य रूप से एसटी खंड के कारण) का पता लगाया जाता है। जैसे-जैसे शरीर का तापमान घटता है, ओसबोर्न तरंग का आयाम बढ़ता जाता है। 32 डिग्री सेल्सियस से नीचे के शरीर के तापमान पर, आलिंद फिब्रिलेशन संभव है, वेंट्रिकुलर अतालता अक्सर होती है। 28-30 डिग्री सेल्सियस के शरीर के तापमान पर, वेंट्रिकुलर फाइब्रिलेशन विकसित होने का जोखिम बढ़ जाता है (अधिकतम जोखिम 22 डिग्री सेल्सियस के तापमान पर होता है)। 18 डिग्री सेल्सियस और उससे कम के शरीर के तापमान पर, ऐसिस्टोल होता है। एचटी को शरीर के तापमान में 35 डिग्री सेल्सियस (95 डिग्री फारेनहाइट) या उससे नीचे की कमी के रूप में परिभाषित किया गया है। यह जीटी को हल्के (34-35 डिग्री सेल्सियस के शरीर के तापमान पर), मध्यम (30-34 डिग्री सेल्सियस) और गंभीर (30 डिग्री सेल्सियस से नीचे) (चित्र 19) के रूप में वर्गीकृत करने के लिए प्रथागत है।
इस प्रकार, ओसबोर्न तरंग (हाइपोथर्मिक तरंग) को गंभीर केंद्रीय विकारों के लिए नैदानिक मानदंड माना जा सकता है। शरीर के तापमान में कमी के साथ ओसबोर्न तरंग का आयाम विपरीत रूप से सहसंबद्ध था। हमारे आंकड़ों के अनुसार, ओसबोर्न की लहर की गंभीरता और क्यूटी अंतराल का मूल्य रोग का निदान निर्धारित करता है। क्यूटी अंतराल सी> 500 एमएस का लम्बा होना और ओसबोर्न के दांत के गठन के साथ क्यूआरएसटी कॉम्प्लेक्स की गंभीर विकृति जीवन के पूर्वानुमान को काफी खराब कर देती है।
19. स्थितीय परिवर्तन
वेंट्रिकुलर कॉम्प्लेक्स में स्थितीय परिवर्तन कभी-कभी ईसीजी पर एमआई के संकेतों की नकल करते हैं। एसटी खंड की अनुपस्थिति और दिल के दौरे की टीटी तरंग गतिकी की अनुपस्थिति के साथ-साथ ईसीजी पंजीकरण के दौरान क्यू तरंग की गहराई में कमी या साँस छोड़ने की ऊंचाई पर स्थितिगत परिवर्तन एमआई से भिन्न होते हैं।
निष्कर्ष
घरेलू और विदेशी साहित्य के विश्लेषण के साथ-साथ हमारे अपने डेटा के आधार पर, मैं इस बात पर जोर देना चाहूंगा कि एसटी खंड का उत्थान हमेशा कोरोनरी विकृति को नहीं दर्शाता है, और चिकित्सक को अक्सर कई बीमारियों का विभेदक निदान करना पड़ता है, जिनमें दुर्लभ भी शामिल हैं। .




















साहित्य
1. अल्परट डी।, फ्रांसिस जी। मायोकार्डियल इंफार्क्शन का उपचार // प्रैक्टिकल गाइड: प्रति। अंग्रेज़ी से। - एम .: अभ्यास, 1994. - 255 पी।
2. हृदय रोग: डॉक्टरों के लिए एक गाइड / एड। आर.जी. ओगनोवा, आई.जी. फ़ोमिना। - एम .: लिटरा, 2006. - 1328 पी।
3. दज़ानशिया पी.के., क्रुग्लोव वी.ए., नज़रेंको वी.ए., निकोलेंको एस.ए. कार्डियोमायोपैथी और मायोकार्डिटिस। - एम।, 2000। - एस। 66-69।
4. जी। जी। ज़दानोव, आई। एम। सोकोलोव, और यू। तीव्र रोधगलन की गहन देखभाल। भाग 1 // गहन देखभाल का बुलेटिन। - 1996. - नंबर 4. - S.15-17।
5. इसाकोव आई.आई., कुशकोवस्की एम.एस., ज़ुरावलेवा एन.बी. क्लिनिकल इलेक्ट्रोकार्डियोग्राफी। - एल।: मेडिसिन, 1984।
6. क्लिनिकल अतालता / एड। प्रो ए.वी. अर्दाशेवा - एम।: पब्लिशिंग हाउस "मेडप्रैक्टिका-एम", 2009। - 1220 पी।
7. कुशाकोवस्की एम.एस. दिल की अतालता। - सेंट पीटर्सबर्ग: हिप्पोक्रेट्स, 1992।
8. कुशकोवस्की एम.एस., ज़ुरावलेवा एन.बी. अतालता और हृदय ब्लॉक (इलेक्ट्रोकार्डियोग्राम के एटलस)। - एल।: मेडिसिन, 1981।
9. लिमंकिना आई.एन. मानसिक रोगियों में सेरेब्रोकार्डियल सिंड्रोम के मुद्दे पर। नैदानिक और सामाजिक मनोरोग के सामयिक मुद्दे। - ईडी। एसजेडपीडी, 1999. - एस. 352-359।
10. मरावयन एस.आर., फेडोरोवा एस.आई. एसटी-सेगमेंट एलिवेशन ईसीजी घटना, इसके कारण और नैदानिक महत्व // क्लिनिकल मेडिसिन। - 2006. - टी। 84, नंबर 5। - एस। 12-18।
11. ओर्लोव वी.एन. इलेक्ट्रोकार्डियोग्राफी के लिए गाइड। - एम .: चिकित्सा सूचना एजेंसी, 1999. - 528 पी।
12. इलेक्ट्रोकार्डियोग्राफी / एड के लिए गाइड। सम्मानित गतिविधि रूसी संघ के विज्ञान, प्रो। ज़ादियोनचेंको वी.एस. -सारब्रुकन, जर्मनी। प्रकाशक: लैप लैम्बर्ट अकादमिक प्रकाशन जीएमबीएच एंड कंपनी। केजी, 2011. - एस. 323।
13. सेडोव वी.एम., यशिन एस.एम., शुबिक यू.वी. अतालता संबंधी डिसप्लेसिया / दाएं वेंट्रिकल की कार्डियोपैथी // अतालता का बुलेटिन। - 2000. - नंबर 20. - एस। 23-30।
14. टोपोलिंस्की ए.वी., तालिबोव ओ.बी. इमरजेंसी कार्डियोलॉजी: ए हैंडबुक / एड। ईडी। प्रो ए.एल. वर्टकिन। - एम .: मेडप्रेस-सूचना, 2010. - 352 पी।
15. एंटज़ेलेविच सी।, ब्रुगडा पी।, ब्रुगडा जे। एट अल। ब्रुगडा सिंड्रोम: 1992-2002: एक ऐतिहासिक परिप्रेक्ष्य // जे एम कोल कार्डिओल 2003; 41: 1665-1671।
16. अतराशी एच।, ओगावा एस।, हारुमी के। एट अल। दाएँ बंडल शाखा ब्लॉक और एसटी-सेगमेंट एलिवेशन इन राइट प्रीकॉर्डियल लीड्स वाले रोगियों के लक्षण // Am J Cardiol 1996; 78:581-583।
17. ब्रुगडा आर।, ब्रुगडा जे।, एंटजेलेविच सी। एट अल। सोडियम चैनल ब्लॉकर्स एसटी-सेगमेंट एलिवेशन और राइट बंडल ब्रांच ब्लॉक वाले मरीजों में अचानक मौत के जोखिम की पहचान करते हैं लेकिन संरचनात्मक रूप से सामान्य दिल // सर्कुलेशन 2000; 101:510-515।
18. डुक्लोस एफ।, अर्मेंटा जे। हाइपोथर्मिया की अनुपस्थिति में स्थायी ओसबोर्न लहर // रेव एस्प कार्डियोल 1972 जुलाई-अगस्त; वॉल्यूम। 25 (4), पीपी। 379-82।
19. दुराकोविक जेड .; मिसिगोज-दुरकोविक एम.; शहरी हाइपोथर्मिया के साथ बुजुर्गों में कोरोविक एन। क्यू-टी और जेटी फैलाव // इंट जे कार्डियोल 2001 सितंबर-अक्टूबर; वॉल्यूम। 80(2-3), पीपी। 221-6.
20. ईगल के। हाइपोथर्मिया की ओसबोर्न तरंगें // एन इंग्ल जे मेड 1994; 10:680.
21. फ़ज़ेकस टी।, लिस्ज़काई जी।, रुदास एल.वी. हाइपोथर्मिया में इलेक्ट्रोकार्डियोग्राफिक ओसबोर्न तरंग। // ओर्व हेटिल 2000 अक्टूबर 22; वॉल्यूम। 141 (43), पीपी। 2347-51.
22. गुसाक आई।, बजेरेगार्ड पी।, एगन टीएम, चैतमैन बी.आर. ईसीजी घटना को जे तरंग कहा जाता है: इतिहास, पैथोफिजियोलॉजी, और नैदानिक महत्व // जे इलेक्ट्रोकार्डियोल 1995; 28:49-58।
23. हेकमैन जे.जी., लैंग सी.जे., नेउंडोर्फर बी. एट अल। क्या स्ट्रोक के देखभाल करने वालों को जे वेव (ओस्बोर्न वेव) को पहचानना चाहिए? // स्ट्रोक 2001 जुलाई; वॉल्यूम। 32 (7), पीपी। 1692-4.
24. इगुअल एम।, आइचोर्न पी। हाइपोथर्मिया में ओसबोर्न वेव // श्वीज़ मेड वोचेनश्र 1999 फरवरी 13; वॉल्यूम। 129 (6), पीपी। 241.
25. कल्ला एच., यान जी.एक्स., मरिंचैक आर. वेंट्रिकुलर फिब्रिलेशन इन ए पेशेंट विथ मेजर जे (ओस्बोर्न) वेव्स एंड एसटी सेगमेंट एलिवेशन इन अवर इलेक्ट्रोकार्डियोग्राफिक लीड्स: ए ब्रुगडा सिंड्रोम वैरिएंट? // जे कार्डियोवास्क इलेक्ट्रोफिजियोल 2000; 11:95-98.
26. ओसबोर्न जे.जे. प्रायोगिक हाइपोथर्मिया: कार्डियक फ़ंक्शन के संबंध में श्वसन और रक्त पीएच परिवर्तन // एम जे फिजियोल 1953; 175:389-398.
27. ओटेरो जे., लेनिहिन डी.जे. गंभीर हाइपरलकसीमिया से प्रेरित नॉर्मोथर्मिक ओसबोर्न वेव // टेक्स हार्ट इंस्ट जे 2000; वॉल्यूम। 27(3), पीपी. 316-7.
28. श्रीधरन एम.आर., होरान एल.जी. हाइपरलकसीमिया की इलेक्ट्रोकार्डियोग्राफिक जे तरंग // एम जे कार्डियोल।
29. स्ट्रोहमर बी।, पिचलर एम। एट्रियल फाइब्रिलेशन और प्रमुख जे (ओस्बोर्न) तरंगें महत्वपूर्ण हाइपोथर्मिया में // इंट जे कार्डियोल 2004 अगस्त; वॉल्यूम। 96(2), पीपी. 291-3.
30. यान जी.एक्स., लंकीपल्ली आर.एस., बर्क जे.एफ. और अन्य। इलेक्ट्रोकार्डियोग्राम पर वेंट्रिकुलर रिपोलराइजेशन घटक: सेलुलर आधार और नैदानिक महत्व // जे एम कोल कार्डियोल 2003; 42:401-409।
एवीआर और वी1 (चित्र 28 ए) को छोड़कर सभी लीड में एसटी सेगमेंट की ऊंचाई।
3. तीव्र फुफ्फुसीय हृदय, सहज न्यूमोथोरैक्स, मायोकार्डिटिस, सेरेब्रोवास्कुलर दुर्घटना।
4. Transmural ischemia, रोधगलन का "क्षति" चरण, डिस्केनेसिया या बाएं निलय धमनीविस्फार।
एसटी सेगमेंट और / या टी वेव (तथाकथित "प्राथमिक परिवर्तन") में परिवर्तन अक्सर हृदय रोगों या एक्स्ट्राकार्डियक पैथोलॉजी वाले रोगियों और स्पष्ट रूप से स्वस्थ व्यक्तियों दोनों में दर्ज किए जाते हैं। एक ही परिवर्तन कई कारणों से हो सकता है। व्यवहार में, एसटी खंड और टी तरंग में परिवर्तन को अक्सर इस्किमिया या छोटे-फोकल रोधगलन के लक्षण माना जाता है। दरअसल, एक उपयुक्त नैदानिक तस्वीर के साथ, उदाहरण के लिए, छाती में दर्द की शुरुआत के दौरान, एसटी खंड के पंजीकरण और टी तरंग परिवर्तन से इस्किमिया या मायोकार्डियल रोधगलन की संभावना बढ़ जाती है। हालांकि, अन्य सभी मामलों में, ईसीजी से यह निर्धारित करना असंभव है कि क्या एसटी खंड अवसाद या नकारात्मक टी तरंगों की उपस्थिति मायोकार्डियल इस्किमिया का परिणाम है। अतिरिक्त शोध विधियों का उपयोग करके ईसीजी परिवर्तनों के अन्य सभी संभावित कारणों को बाहर करना आवश्यक है। इस्किमिया और छोटे फोकल रोधगलन के बीच विभेदक निदान प्रयोगशाला डेटा के विश्लेषण पर आधारित है, मुख्य रूप से ट्रोपोनिन के स्तर में वृद्धि और एंजाइम गतिविधि (छोटे फोकल रोधगलन का विश्वसनीय इंट्राविटल निदान नैदानिक अभ्यास में परिचय के बाद ही संभव हो गया है) कार्डियोस्पेसिफिक आइसोनिजेस की गतिविधि को निर्धारित करने के तरीके, यहां तक \u200b\u200bकि एक शब्द भी था - " सीएफ-सीपीके ने छोटे-फोकल रोधगलन की पुष्टि की", आजकल हम कह सकते हैं "क्यू तरंग के बिना रोधगलन, ट्रोपोनिन के स्तर में वृद्धि द्वारा पुष्टि की गई")।
कार्बनिक हृदय रोग के लक्षण के बिना व्यक्तियों में एसटी खंड और अस्पष्ट एटियलजि की टी लहर में दीर्घकालिक परिवर्तनों की पहचान करते समय, औषधीय परीक्षण उपयोगी हो सकते हैं। आइसोप्रोटेरेनॉल के साथ सबसे अधिक जानकारीपूर्ण परीक्षण (0.5-4 मिनट के लिए 2-6 माइक्रोग्राम प्रति मिनट की दर से अंतःशिरा ड्रिप)। ईसीजी का सामान्यीकरण पुन: ध्रुवीकरण में परिवर्तन की "कार्यात्मक" प्रकृति का संकेत है। इन मामलों में ईसीजी में बदलाव का कारण शायद न्यूरोवैगेटिव रेगुलेशन का उल्लंघन है। एक β-अवरोधक परीक्षण (Obzidan 5-15 mg IV या 80 mg PO) का उपयोग किया जा सकता है। Obzidan की कार्रवाई की पृष्ठभूमि के खिलाफ ईसीजी का सामान्यीकरण भी neurovegetative विनियमन के उल्लंघन का संकेत देता है। पोटेशियम परीक्षण का नैदानिक मूल्य बहुत कम है, क्योंकि इसके परिणामों की व्याख्या करना कठिन है। नाइट्रोग्लिसरीन के साथ परीक्षण भी सूचनात्मक नहीं है। यह ध्यान दिया जाना चाहिए कि प्रारंभिक रूप से परिवर्तित ईसीजी वाले व्यक्तियों में औषधीय परीक्षण करना केवल सहायक महत्व का है। अतिरिक्त शोध विधियों के उपयोग के साथ सामान्य नैदानिक परीक्षा द्वारा मुख्य भूमिका निभाई जाती है।
दर्द रहित "नकारात्मक" ईसीजी गतिकी, अक्सर नकारात्मक टी तरंगों की उपस्थिति, अन्य नैदानिक, वाद्य और प्रयोगशाला संकेतों की अनुपस्थिति में, ज्यादातर मामलों में इस्किमिया का संकेत नहीं है। अक्सर ईसीजी की "नकारात्मक" गतिशीलता का कारण मायोकार्डियल हाइपरट्रॉफी के साथ धमनी उच्च रक्तचाप की उपस्थिति है, लेकिन ईसीजी पर हाइपरट्रॉफी के वोल्टेज संकेतों के बिना। ऐसे मामलों में निदान को स्पष्ट करने के लिए, व्यायाम परीक्षण, इकोकार्डियोग्राफी ("स्ट्रेस इकोकार्डियोग्राफी") या मायोकार्डियल स्किन्टिग्राफी के साथ संयोजन में हृदय की ट्रांससोफेजियल उत्तेजना सहित कार्यात्मक परीक्षण करने की भी सलाह दी जाती है (अनुभाग "इस्केमिक हृदय रोग" देखें)।
